Le Tachiaritmie Sopraventricolari costituiscono una serie di alterazioni del
ritmo cardiaco a carattere tachicardico (frequenza superiore a 100 battiti al
minuto) aventi in comune una origine al disopra della biforcazione del fascio
di His. Tale origine realizza un QRS normale, a meno che non si verifìchi
una turba della conduzione intraventricolare o una preeccitaziorii ventricolare
con conseguente QRS anormale e di morfologia "larga".
Al difuori di questo comune elemento di origine le Tachiaritmie Sopraventricolari
possono presentare meccanismi elettrogenetici ed evoluzioni cliniche quanto
mai differenti.
Una tachicardia sinusale si ha per un aumento della frequenza di depolarizzazione
del nodo del seno al disopra di 100 battiti al minuto, riscontrabile sia in
corso di condizioni fisiologiche (attività fìsica, stress ecc.)
che patologiche (scompenso cardiaco,febbre, ipertitoridismo, insufficienza respiratoria
ecc).
Da un punto di. vista elettrocardiografico (Figura 83) la morfologia della P
durante tachicardia sinusale risulta analoga a quella del normale ritmo sinusale,
cioè positiva in derivazioni D2,D3,aVF. La frequenza massima di una tachicardia
sinusale generalmente decresce con l'aumentare dell'età, definendosi
come limite massimo per la frequenza sinusale di un individuo il valore ottenibile
sottraendo a 220 gli anni di età.
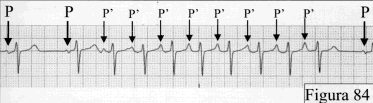
Si tratta di una aritmia originante in un sito atriale ectopico rispetto al
ritmo sinusale, generalmente a carattere iperautomatico.
Da un punto di vista elettrocardiografico la morfologia delle onde P sarà
diversa rispetto a quella sinusale
(Figura 84)
e la loro frequenza può essere
anche particolarmente elevata (fino ad oltre 200/min').
In base a criteri di durata , rispettivamente al disopra o al disotto di trenta
secondi, la tachicardia atriale viene definita sostenuta o non sostenuta.
Se la frequenza della tachicardia è inferiore alle massime capacità
conduttive del nodo atrio ventricolare , ogni P sarà seguita da un QRS
(rapporto P/QRS=1), viceversa se la frequenza della tachicardia atriale supera
la massima frequenza di depolarizzazione del nodo atrio ventricolare quest'ultimo
inizierà a svolgere la propria funzione di filtro nei confronti dei ventricoli
e pertanto solo alcune P potranno essere condotte ai ventricoli (rapporto P/QRS>
1 ).
Si tratta di una aritmia molto frequente nella elettrocardiografìa pratica
caratterizzata da una desincronizzazione atriale totale. Le onde P sono assenti
e 1' attivazione atriale caotica da origine ad un susseguirsi di onde completamente
irregolari (onde f) a volte apparentemente tendenti all'organizzazione
(Figura 85)
Elemento elettrocardiografico caratteristico
della fibrillazione atriale è la completa aritmicità dei ventricologrammi,
fenomeno dovuto alla conduzione occulta nel nodo atrio ventricolare di alcune
onde fibrillatorie che, pur non riuscendo ad arrivare ai ventricoli, hanno la
capacità di variare anche considerevolmente il periodo refrattario e
le capacità conduttive del nodo atrio ventricolare medesimo.
In base a criteri clinici basati sul suo andamento temporale la fibrillazione
atriale viene definita parossistica , persistente o permanente.
La forma parossistica è caratterizzata dallo spontaneo alternarsi di
fibrillazione atriale e ritmo sinusale. Generalmente un parossismo di fibrillazione
atriale viene scatenato da un battito ectopico atriale opportunamente anticipato
(Figura 86)
eventualità particolarmente frequente
soprattutto in presenza di un alterato automatismo sinusale facente parte del
contesto della malattia del nodo seno atriale; ectopie atriali frequenti soprattutto
all'innesco del parossismo si identificano solitamente nella forma di fibrillazione
atriale denominata "focale", generata da un focus altamente iperautomatico
solitamente situato all'intemo di un ostio di una vena polmonare e curabile
con applicazione di radiofrequenza a livello del focus; in corso di ritmo sinusale
è frequente il riscontro di ectopie atriali estremamente precoci all'intemo
della T precedente (P/T).
La fibrillazione atriale viene definita persistente nella eventualità
in cui, pur non tendendo a ritornare spontaneamente al ritmo sinusale, essa
venga eliminata con presidi farmacologici o elettrici.
Si parla infine di fibrillazione atriale permamente quando ci troviamo in presenza
di un substrato atriale così elettrogeneticamente compromesso che la
fibrillazione atriale diventa inconvertibile e finisce per costituire obbligatoriamente
il ritmo di fondo degli atri. I QRS solitamente sono normali a meno che siano
presenti turbe conduttive intraventricolari stabili o generate funzionalmente
dall'alternarsi di cicli lunghi a cicli brevi (Fenomeno di Ashman).
Eventualità rara ed estremamente pericolosa in cui in corso di fibrillazione
atriale si realizzano dei ventricologrammi larghi ed ad elevata frequenza si
ha in presenza di una via accessoria atrio ventricolare dotata di elevate capacità
conduttive o in presenza di vie accessorie multiple; in tale eventualità
si possono raggiungere frequenze ventricolari elevatissime fino alla desincronizzazione
ventricolare totale.
(Figura 87)
Elemento comune alle aritmie atriali a carattere flutteriano è la presenza
di un circuito di rientro anatomicamente determinato e pressoché completamente
localizzato all'intemo dell'atrio destro. Da un punto di vista elettrocardiografico
elemento comune a tutti i flutter atriale è la scomparsa delle onde P
che vengono sostituite da una confina e regolare ondulazione della linea di
base (onde F) senza potersi identificare una chiara linea isoelettrica. Da un
punto di vista figurativo tale morfologia viene definita "a denti di sega".
In base all'aspetto elettrocardiografico all'ecg di superfìcie ed a particolari
parametri elettrofisiologici, all'intemo della generica famiglia dei flutter
atriale è possibile distinguere due tipi di flutter atriale denominati
rispettivamente tipo I e tipo II.
Presenta un circuito di rientro che, presentando una ben distinta zona di eccitabità,
può essere interrotto con la stimolazione elettrica dell'atrio; la frequenza
delle onde F è compresa tra 240 e 340 battiti al minuto. A seconda della
morfologie delle onde F in derivazioni inferiori distinguiamo due forme di flutter
atriale del tipo I, denominate rispettivamente comune e non comune in base alla
loro relativa incidenza. Le due aritmie presentano lo stesso circuito anatomico
localizzato nell'atrio destro; tale circuito viene percorso in senso antiorario
nel tipo comune ed in senso orario nel tipo non comune.
Le manovre vagali non influenzano il circuito del flutter atriale ma possono
aumentare il rapporto di conduzione atrio ventricolare riuscendo ad evidenziale
le onde F quando non evidenti a causa di una elevata frequenza ventricolare.
Flutter atriale comune
II Flutter atriale del tipo comune è caratterizzato dalla presenza in
derivazioni inferiori di onde F costituite da una componente discendente lenta
e da una componente ascendente rapida.
(Figura 88)
In precordiali di destra l'attivazione
atriale è costituita da onde F positive, ben distinte le une dalle altre
e corrispondenti alla fase di ascesa rapida delle derivazioni inferiori.
La frequenza ventricolare del flutter atriale tende ad essere regolare per il
realizzarsi di un rapporto di conduzione costante tra l'attività atriale
e ventricolare. Tale rapporto di conduzione corrisponde generalmente a numeri
pari (6:1, 4:1, 2:1) e, per il passaggio da un rapporto di conduzione ad un
altro, si possono realizzare improvvise variazioni della frequenza cardiaca
che sono responsabili di'una cattiva tollerabilità emodinamica dell'aritmia.
Flutter atriale non comune
II Flutter atriale di tipo non comune si caratterizza per la presenza in derivazioni
inferiori di onde F a branche simmetriche e tendenzialmente positive
(Figura 89)
Tale morfologia si ritrova anche in precordiali di destra con una caratteristica opposizione di fase rispetto alle derivazioni inferiori (la positività di VI corrisponde alla negatività di aVF e viceversa).
E' denominata anche forma atipica di flutter atriale in quanto le onde F non
sono ben definite in derivazioni inferiori ed hanno una frequenza nettamente
più elevata generalmente tra i 340 ed i 440 battiti al minuto
(Figura 90)
il circuito elettrogenetico del flutter
atriale del tipo II non presenta zone in fase di eccitabilità all'intemo
del suo circuito elettrogenetico e pertanto tale tipo di flutter atriale non
risponde alla stimolazione elettrica dell' atrio ,anzi solitamente si ottiene
dalla stimolazione elettrica atriale di un flutter di tipo I.
La dizione di "Fibrillo-flutter" frequentemente usata per identificare
morfologie intermedie tra il flutter e la fibrillazione atriale non ha un equivalente
elettrofìsiologico e pertanto non andrebbe adoperata. La maggiorparte
di tali morfologie rientrano nel Flutter atriale di tipo II o nella fibrillazione
atriale con depolarizzazioni atriali discrete soprattutto evidenti in precordiali
di destra.
Rientrano nel gruppo delle tachicardie nodali principalmente due tachicardie
da rientro il cui circuito è localizzato a livello del nodo atrio ventricolare.
Il substrato elettrogenetico è costituito dalla presenza della così
detta doppia via nodale cioè una dissociazione longitudinale del nodo
atrio ventricolare medesimo in due vie di conduzione denominate:
Vìa Alfa: caratterizzata da Conduzione Lenta e breve Periodo Refrattario
Vìa Beta: caratterizzata da Conduzione Veloce ed elevato Periodo Refrattario
Le due vie sono anatomicamente distinte
e situate nell'ambito del così detto triangolo di Koch, la prima in posizione
posteriore, mentre la seconda in posizione anteriore.
Nella forma comune di rientro nodale, l'innesco della tachicardia avviene di
solito ad opera di un battito prematuro (solitamente atriale) che, trovando
la via rapida in periodo refrattario, riesce a percorre in via anterograda soltanto
attraverso la via lenta dotata di un periodo refrattario più breve; tale
evento, riproducibile anche in laboratorio di elettrofisiologia con l'introduzione
di un appropriato stimolo atriale, è evidenziabile dal così detto
"Jump", cioè da un improvviso e significativo allungamento
del PQ rispetto a quello del normale ritmo sinusale
(Figura 91)
Una volta che l'impulso ha percorso la
via lenta trova la via rapida oramai uscita dal suo periodo refrattario e pertanto
abilitata alla conduzione retrograda dell'impulso verso gli atri; la conduzione
retrograda veloce dell'impulso verso gli atri porta questi ultimi a depolarizzarsi
pressoché sincronamente con i ventricoli. Se la sequenza degli eventi
si ripete, la tachicardia si automantiene indefinitivamente interrompendosi
solo al modificarsi delle proprietà elettrofìsiologiche di una
porzione del circuito.
Da un punto di vista elettrocardiografico le caratteristiche salienti della
forma comune di tachicardia da rientro nodale sono:
1)QRS stretti (a meno di aberranza)
2)Frequenza tra 150 e 200/min'
3)0nda P difficilmente visibile in quanto inglobata all'intemo del QRS e nella
sua porzione terminale con
un intervallo RP breve, inferiore a 70 millisecondi
(Figura 92)
In condizioni estremamente rare lo stesso circuito elettrogenetico può essere percorso in dirczione contraria a quanto avviene comunemente: la conduzione anterograda dagli atri ai ventricoli avviene attraverso la via rapida; la conduzione retrograda, utilizzando la via a conduzione lenta porterà gli atri a depolarizzarsi molto dopo i ventricoli
(Figura 93)
L'elemento diversificante la forma non
comune da quella comune di rientro nodale è appunto l'intervallo RP lungo
che porta la P retrograda vicino al QRS successivo: il rapporto P-QRS / QRS-P
è di molto inferiore all'unità.
E' stata anche descritta una forma di rientro nodale sostenuto da due vie lente,
con analoghe capacità conduttive. L'onda P si posizionerà al centro
tra due QRS, così che il rapporto P-QRS/QRS-P sarà vicino all'unità.
Morfologia dell 'onda P nelle tachicardie da rientro nodale
Elemento comune a tutte le tachicardie da rientro nodali è l'attivazione
atriale di tipo retrogrado con attivazione concentrica dei due atri (Figura
92 e 93). Tipico di tale attivazione è una morfologia dell'onda P negativa
in derivazioni inferiori e positiva in aVR ed aVL.
In tutte le tachicardie da rientro nodale le manovre di stimolazione vagale
rallentando la conduzione in zone critiche del circuito elettrogenetico potendo
interrompere la tachicardia ma non possono mai dissociare l'attività
degli atri da quella dei ventricoli durante la tachicardia.
Nella definizione di tachicardia da rientro Atrio Ventricolare è intrinseco
il concetto che sia gli atri che i ventricoli costituiscano parte essenziale
di un grande circuito di rientro (macrorientro).
Necessariamente il circuito elettrogenetico di un rientro atrio ventricolare
vede coinvolte due connessioni che chiudono il circuito tra atri e ventricoli;
le due connesioni sono costituite dal normale sistema di conduzione nodo-Hisiano
e da un fascio accessorio (solitamente un fascio di Kent, più raramente
una fibra paraspecifica di Mahaim)
(Figura 94)
Il circuito elettrogenetico può essere percorso in due direzioni di cui una porta alla attivazione dei ventricoli attraverso i normale asse nodo-Hisiano generando un normale QRS, (Figura 94 B: rientro ortodromico); l'altra con senso di rotazione contrario vede l'attivazione ventricolare accadere ad opera della via accessoria con conseguente QRS largo e bizzarro. (Fogura 94 C: rientro antidromico).
Rientrano tra le tachicardie da rientro
atrio ventricolare anche due rare tachicardie (Tachicardia di Coumel e Tachicardia
da Fibre di Mahaim) caratterizzate da elementi elettrocardiografici peculiari
il cui riscontro è patognomonimo delle due aritmie; esse vanno conosciute,
più che per il reale impatto clinico, per capire fino in fondo i meccanismi
elettrofìsiologici e i conseguenti eventi elettrocardiografici dei rientri
in generale e del macrorientro atrio ventricolare in particolare.
Tachicardia da rientro Atrio Ventricolare del tipo Ortodromico
Nella forma ortodromica essendo i ventricoli attivati in normale dirczione daranno
un QRS normale. Dopo l'attivazione dei ventricoli gli atri vengono attivati
dal fascio di Kent che conduce l'impulso in via retrograda, e pertanto avremo
una onda P che cade dopo il QRS ma ben distanziata da esso, con intervallo QRS-P
superiore a 70 msec
(Figura 95)
In alcuni pazienti il fascio di Kent non
risulta mai percorribile in senso anterogrado e pertanto in corso di ritmo sinusale
non si riuscirà mai ad evidenziare la classica onda delta. Tali fasci
di Kent, denominati anche occulti e solitamente posizionati in sede laterale
sinistra, riescono comunque a condurre l'impulso in senso retrogrado, anche
grazie alla loro eccentricità rispetto all'asse nodo Hisiano, sostenendo
una tachicardia da rientro atrio ventricolare del tipo ortodromico.
In corso di una tachicardia ortodromica la sede di un fascio di Kent ,anche
occulto in senso anterogrado, può essere determinata osservando le eventuali
variazioni di durata del ciclo della tachicardia in caso di sviluppo di un blocco
di branca .
(Figura 96)
un blocco di branca omolaterale alla sede
del fascio di Kent porta obbligatoriamente ad un allungamento di almeno 30 millisecondi
del ciclo della tachicardia in quanto comporta un allungamento del circuito
della tachicardia stessa; viceversa un blocco di branca non omolaterale alla
sede del fascio di Kent non comporta alcuna variazione della lunghezza del circuito
e conscguentemente non si associa ad alcuna variazione del ciclo della tachicardia.
Diagnosi differenziale tra la tachicardia da rientro atrio ventricolare ortodromico
e la tachicardia da rientro nodale del tipo comune.
Queste due tachicardie costituiscono le forme più frequenti di tachicardia
sopraventricolare e pertanto è frequente la situazione di doverle differenziare
dall'elettrocardiogramma di superficie; tale diagnosi differenziale ha implicazioni
cllniche e terapeutiche estremamente importanti.
Si tratta di due tachicardie sopraventricolari a carattere parossistico con
QRS stretto a frequenze solitamente comprese tra 150 e 220 battiti al minuto.
Anche se la forma di tachicardia da rientro atrio ventricolare ortodromico presenta
una frequenza superiore alla forma da rientro nodale, le due tachicardie hanno
molto spesso frequenze sovrapponibili e pertanto non possono essere differenziate
in base al criterio della frequenza cardiaca. Appare invece essere un affidabile
elemento di diagnosi differenziale il tempo intercorrente tra l'inizione dell'attività
ventricolare e quella atriale (intervallo R - P). Infatti nel rientro nodale
comune la retroconduzione agli atri è rapidissima e realizza pertanto
un intervallo R - P breve , cioè inferiore a 70 millisecondi. Nel rientro
atrio ventricolare ortodromico l'attivazione degli atri avviene dopo che è
terminata l'attivazione della massa ventricolare da cui origina il fascio di
Kent, avendosi come conseguenza un intervallo R - P obbligatoriamente superiore
a 70 millisecondi. Nei casi in cui l'onda P non sia ben evidente all'ecg di
superficie può adoperarsi una derivazione transesofagea per la registrazione
atriale
(Figura 97)
Una tachicardia di tipo antidromico si realizza per una extrasistole atriale
che si propaga dagli atri ai ventricoli attraverso il fascio di Kent realizzando
un ventricologramma massimamente preeccitato

(figura 98)
Dai ventricoli l'impulso ritoma agli atri attraverso il sistema di conduzione nodo-Hisiano percorso pertanto in senso antidromico
(Figura 94 C) .
Per il realizzarsi di questo circuito elettrogenetico,occorre che l'extrasistole
innescante trovi una via preferenziale verso il fascio di Kent piuttosto che
verso il nodo atrio ventricolare, cioè una refrattarietà del fascio
di Kent inferiore a quella del nodo atrio ventricolare. Tale situazione è
in verità rarissima e renderebbe la tachicardia da rientro atrio ventricolare
del tipo antidromico praticamente irrealizzabile. Studi elettrofisiologici effettuati
con tecniche di mappaggio hanno evidenziato come solitamente il circuito alla
base della tachicardia atrio ventricolare di tipo antidromico comprenda due
vie accessorie atrio ventricolari eccentriche una rispetto all'altra, così
che un impulso atriale possa utilizzare una prima via (con periodo refrattario
anterogrado più corto) dagli atri ai ventricoli ed una seconda via in
senso retrogrado dai ventricoli agli atri.
Analizzando i rapporti tra P e QRS in corso di tachicardia da rientro atrio
ventricolare di tipo antidromico si evidenzia come l'onda P si distanzi dal
QRS , con intervallo QRS-P superiore a 70 millisecondi, portandosi circa al
centro tra i due QRS, tendenzialmente più vicino al successivo. Pertanto
il rapporto P -QRS / QRS-P sarà circa pari all'unità o lievemente
inferiore.
Il massaggio del seno carotideo può interrompere la tachicardia ma non
può provocare una dissociazione tra l'attività atriale e quella
ventricolare.
Si tratta di una forma molto particolare di tachicardia da rientro atrio ventricolare
del tipo ortodromico, caratterizzata dalla presenza di un fascio di Kent posteriore
parasettale con capacità conduttive molto lente e pertanto simili a quelle
del nodo atrio ventricolare. La P si troverà pertanto lontano dal QRS,
solitamente vicino al QRS successivo così che il rapporto P-QRS / QRS-P
è nettamente inferiore all'unità
(Figura 99)
La P retrograda, originando dalla attivazione
atriale concentrica a partenza dalla regione posterosettale, sarà negativa
in derivazioni inferiori e positiva in aVR ed aVL.
La via accessoria non riesce mai a condurre l'impulso in senso anterogrado e
pertanto non si evidenzierà mai il reperto di preeccitazione ventricolare.
La frequenza della tachicardia è generalmente non molto elevata (inferiore
a 150 battiti al minuto) in quanto il circuito comprende due zone critiche a
conduzione rallentata (il nodo atrio ventricolare e la particolare via accessoria
posterosettale)
Elemento tipico della tachicardia di Coumel rispetto alle altre forme di rientro
è l'innesco non richiedente un battito atriale particolarmente prematuro.
Infatti, avendo la via accessoria un lunghissimo periodo refrattario, è
sufficiente un minimo anticipo dello stesso ritmo sinusale per aversi il blocco
conduttivo sulla via accessoria che potrà quindi condurre conscguentemente
in via retrograda.
Frequente è l'interruzione spontanea dell'aritmia per blocco conduttivo
a livello della via accessoria.
La facilità sia di innesco che di interruzione spesso ad opera delle
semplici variazioni elettrofisiologiche conseguenti agli atti respiratori giustifica
l'andamento della tachicardia caratterizzato da lunghi periodi di tachicardia
alternati a sporadici battiti sinusali.
La diagnosi differenziale della tachicardia di Coumel si pone con la forma non
comune della tachicardia da rientro nodale che presenta analoga morfologia della
P retrograda e dei rapporti tra P e QRS. Il caraneristico andamento altamente
iterativo della tachicardia di Coumel è un elemento di diagnosi differenziale
inconfondibile.
Tachicardia da Fibre di Mahaim
Si tratta di una tachicardia sostenuta da un circuito di rientro comprendente
fibre di Mahaim. L'aritmia tipicamente generata dalle fibre di Mahaim è
una tachicardia preeccitata di tipo antidromico, a morfologia tipo blocco di
branca sinistro
(Figura 100)
Il rapporto di conduzione atrio ventricolare
è generalmente di tipo 1:1 fisso anche se eccezionalmente è possibile
avere una dissociazione ventricolo atriale probabilmente dovuta ad interconnessioni
multiple tra via accessoria e branca destra tale per cui si possa avere la formazione
di un circuito di rientro tra branca destra e fibre di Mahaim in completa assenza
di partecipazione degli atri.
Tachicardia Automatica Giunzionale
Si tratta di una aritmia automatica a sede giunzionale, solitamente localizzata
nel fascio di His e caratterizzata pertanto da ventricologrammi generalmente
stretti a frequenza superiore a 100 battiti al minuto. Sono possibili anche
frequenze comprese tra 50 e 100 battiti al minuto, eventualità in cui
il ritmo prende la denominazione di ritmo idiogiunzionale. La sensibilità
del focus ectopico alle influenze neuro vegetati ve giustifica una parafìsiologica
variazione della frequenza di scarica del focus ectopico.
Data la sede solitamente distale al nodo atrio ventricolare è possibile
che si realizzi un blocco retrogrado della conduzione verso gli atri con conseguente
dissociazione ventricolo atriale; è comunque possibile aversi la presenza
di sporadici battiti di cattura da parte di battiti sinusali
 |
Elettrocardiologia alle "soglie" del 2000 |
 |