Oftalmopatia Basedowiana

Oftalmopatia Basedowiana

Premesse sull'ipertiroidismo
Le malattie della tiroide colpiscono il 50-60 % della
popolazione e hanno quindi un’alta incidenza. L’incidenza maggiore è data dalla patologia nodulare,
seguita poi dall’ipertiroidismo. ALTO UPTAKE: da patologie autoimmuni: E’ caratterizzato dalla presenza d’autoanticorpi
contro la tiroide. Sappiamo che normalmente sui tireociti sono presenti
recettori per il TSH; in questa patologia viene prodotto un recettore
anomalo che viene riconosciuto come estraneo dai linfociti. Vengono prodotti anticorpi e citochine che contribuiscono
all’infiammazione del tessuto. Inoltre gli anticorpi attivano il recettore
per il TSH e questo mima il segnale per la formazione d’ormoni tiroidei;
ne consegue ipertiroidismo con elevato uptake dello iodio. Anche questa patologia è dovuta ad un meccanismo
autoimmune contro il recettore per il TSH. In genere questa malattia dà ipotiroidismo, ma può dare
ipertiroidismo specie all’inizio perché all’inizio prevalgono anticorpi
che stimolano il recettore, mentre in seguito c’è prevalenza di anticorpi
che inibiscono il recettore, da cui l’ipotiroidismo. Nelle forme autoimmuni c’è quindi la possibilità di
passare da ipertiroidismo ad ipotiroidismo. Autonomia del tessuto tiroideo: zone della tiroide che non
risentono più dei normali meccanismi di feedback. Abbiamo un clone unico o più
cloni nella tiroide che si organizzano in aree dette nodulari che diventano
autonome e producono molti ormoni tiroidei. Questo genera ipertiroidismo ad
elevato uptake. Sintomi d’ipertiroidismo: tachicardia, calo di peso,
aumento tono b adrenergico, sudorazione, osteopenia,
osteoporosi, dispnea da sforzo, tremori, agitazione. Assetto bioumorale di questi pazienti: hanno molti ormoni
tiroidei circolanti quindi FT4 e a causa del
feedback ¯ TSH. BASSO UPTAKE: In questo caso si ha un’elevata quantità d’ormoni
tiroidei, quindi un ipertiroidismo, ma nella scintigrafia lo iodio non viene
captato. 1) Tiroidite virale: è una forma subacuta detta di de
Quervain, ha un’incidenza stagionale. Il virus va a colpire la tiroide
scatenando un’infiammazione con conseguente danno al tessuto tiroideo. Il
tireocita viene distrutto e gli ormoni tiroidei vengono liberati nei sinusoidi. Si parla in questo caso di tireotossicosi (liberazione
d’ormoni tiroidei perché c’è stata infiammazione e danno ai tessuti senza
aumentata produzione da parte dei tireociti) che è un concetto diverso da
ipertiroidismo (aumento degli ormoni tiroidei in circolo per aumento della loro
sintesi nei tireociti). Come parametri bioumorali abbiamo ¯
TSH e FT4. Alla scintigrafia non c’è captazione di iodio perché il
tessuto tiroideo è completamente distrutto. Nella forma virale una volta che la terapia ha fatto effetto
(in genere occorrono circa 2 mesi) e l’infezione si è risolta, il paziente
guarisce completamente (95 % dei casi); raramente può rimanere un ipotiroidismo
(probabilmente causato da una patologia autoimmune di base che il paziente non
sapeva di avere). 2) Ipertiroidismo da cause iatrogene. In paziente con aritmie cardiache viene somministrato
amiodarone che è un farmaco che contiene molto iodio. Se viene somministrato
molto iodio organico la tiroide si difende con il meccanismo dell’escape, cioè
interrompendo la captazione dello iodio, ma ad un certo punto lo iodio entra
comunque e si ha ipertiroidismo iatrogeno, con conseguenti problemi gravi nei
cardiopatici. Un’altra forma d’ipertiroidismo iatrogeno si può
osservare soprattutto nelle pazienti che vogliono dimagrire e fanno uso di
pomate anticellulite o farmaci con iodio o Levo-tiroxina, che viene assorbita
bene anche dalla cute. Orbitopatia
associata a patologia tiroidea STEFANIA
BIANCHI MARZOLI Dipartimento
di Oftalmologia, Ospedale Universitario S. Raffaele, Milano Nonostante
i recenti e importanti progressi diagnostici, lo studio e la gestione dei
pazienti affetti da orbitopatia tiroidea (OT) presentano ancora oggi notevoli
difficoltà. Queste includono l'impossibilità di stabilire in maniera certa
se la malattia dipenda o meno dall'ipertiroidismo autoimmune, l'incapacità di
identificare gli eventi che mettono in moto tutto il meccanismo patologico e, di
conseguenza, ancora oggi la difficoltà di stabilire regimi terapeutici di
sicura efficacia che vadano oltre le semplici misure palliative. È
probabilmente proprio a causa di queste difficoltà di comprensione della
malattia che sono tuttora presenti notevoli controversie riguardo il trattamento
ottimale, eventuali misure preventive e la possibilità di formulare una
prognosi accurata. Ancora più importante è il fatto che, a causa di queste
difficoltà interpretative, sono stati negli ultimi anni proposti e attuati
diversi procedimenti terapeutici spesso aggressivi e privi di razionale. Parliamo
di OT riferendoci a un processo infiammatorio che interessa le strutture
intraorbitarie in associazione a un processo autoimmune che colpisce la tiroide.
Graves nel 1786 assegnò a un processo di origine tiroidea un ruolo centrale
nell'eziologia della malattia e, più tardi, Von Basedow ne ha descritte le
manifestazioni oftalmologiche in maniera completa. Le
manifestazioni cliniche sono estremamente variabili e complesse e una
classificazione è necessaria non solo per motivi didattici, ma anche per
ottenere una maggiore precisione nell'inquadrare i pazienti dal punto di vista
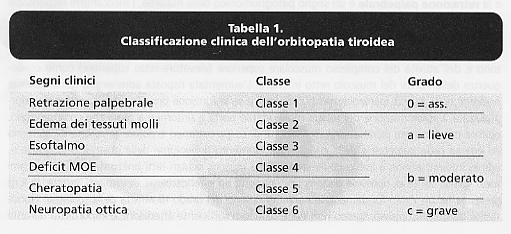
clinico. La classificazione in uso comprende 7 classi numerate da 0 a VI che
definiscono le diverse manifestazioni cliniche in ordine sequenziale temporale e
di gravità clinica (Tab. 1). Tabella 1.
La
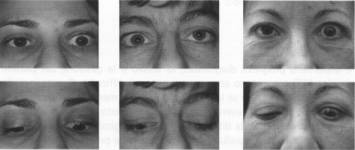
classe 0 corrisponde all'assenza di sintomi e segni, la classe I comprende la
presenza di retrazione palpebrale (Fig. 1); nella classe Il si inseriscono i
pazienti con sintomi e segni da interessamento dei tessuti molli orbitari; la
presenza di proptosi superiore a 2 mm rientra nella classe III; l'interessamento
dei muscoli oculari estrinseci corrisponde alla classe IV (Fig. 2); la presenza
di sofferenza corneale corrisponde alla classe V e, infine, in presenza di un
disturbo visivo secondario a neuropatia ottica il quadro è quello della
classe VI. Fig.
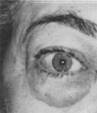
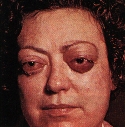
1. Orbitopatia
tiroidea di classe I: retrazione della palpebra superiore. Fig.
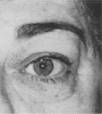
2. Orbitopatia
tiroidea bilaterale asimmetrica di classe IV, grado moderato, in fase attiva. Lo
spettro di coinvolgimento delle strutture oculari nell'OT va da anomalie molto
lievi che possono essere rilevate solo mediante un preciso e attento esame
clinico fino a condizioni drammatiche che comportano gravi disturbi della
funzione visiva e alterazioni esteticamente deturpanti. La posizione delle
palpebre, soprattutto quella superiore, viene modificata in quasi tutti i
pazienti con OT e la retrazione palpebrale è un segno patognomonico della
malattia. I meccanismi responsabili di tale manifestazione clinica non sono
ancora del tutto chiari e sarebbero rappresentati sia dall'aumento della
stimolazione simpatica del muscolo di Muller, probabilmente secondario
all'ipertiroidismo, sia dalla fibrosi e dall'adesione dei muscoli retrattori
superiori, nonché dall'aumento del tono e dell'attività del complesso
muscolare superiore (elevatore-retto superiore) come conseguenza della fibrosi
del muscolo retto inferiore. L'aumentata risposta adrenergica generalmente
presente nella fase di ipertiroidismo può regredire se la funzione tiroidea
viene rapidamente normalizzata. L'infiammazione dei tessuti molli orbitari porta
a sintomi e a segni che comprendono: epifora o aumentata lacrimazione,
sensazione di corpo estraneo e dolore retrorbitario, iperemia ed edema delle
palpebre e della congiuntiva, aumento del volume della ghiandola lacrimale e,
infine, infiammazione a livello dell'inserzione dei muscoli oculari retti
orizzontali. Questi sintomi sono spesso fonte di notevole disagio per i pazienti
ed esteticamente deturpanti. Inoltre, la loro presenza ha un ruolo fondamentale
nella definizione del grado di attività della malattia. Nonostante questi
presupposti, spesso non viene data loro sufficiente attenzione e importanza
durante l'esame e il giudizio clinico. Tra i diversi meccanismi responsabili
della congestione orbitaria, oltre all'aumento del volume delle strutture in
essa contenute (muscoli oculari e grasso retrobulbare) direttamente correlato al
processo infiammatorio, si ritiene che possa essere presente un difetto del
drenaggio da parte della vena oftalmica superiore dovuto all'ingrossamento del
muscolo retto superiore. A questi meccanismi si attribuirebbe inoltre la
responsabilità dell'aumento della pressione intraoculare, che frequentemente si
misura in posizione primaria e soprattutto in sovraversione. Durante la
posizione di sguardo verso l'alto la contrazione muscolare, in particolare
quella del muscolo retto superiore attraverso il quale passa la vena oftalmica
superiore, determina un ulteriore ostacolo al drenaggio venoso e al deflusso
dell'umore acqueo. La proptosi, definita come la presenza di un esoftalmo
di 2 mm al di sopra dei limiti superiori della norma, è presente nel 20-30% dei
pazienti ed è bilaterale nell'80-90% dei casi. Questa estrema variabilità è
giustificata dalla presenza di differenze etniche o individuali che fanno sì
che i normali limiti superiori posti a 20 mm non siano applicabili a tutti i
soggetti e che ovviamente, nella maggior parte dei pazienti, sia difficile
riconoscere i valori di riferimento presenti prima che si sviluppi la malattia.
È tuttavia importante ricordare che, sebbene l'OT rappresenti la causa più
comune di esoftalmo nella popolazione adulta, vi sono tante altre patologie
responsabili di proptosi, che devono quindi essere tenute in considerazione
nella diagnosi differenziale. Una limitazione della motilità oculare di modesta o
grave entità è presente in circa il 15-20% dei pazienti e rappresenta, dopo il
coinvolgimento dei tessuti molli, la seconda manifestazione clinica più
frequente. L'interessamento dei muscoli oculari è caratterizzato da un
progressivo aumento dimensionale secondario a infiltrazione linfocitaria,
proliferazione fibroblastica ed edema seguiti, alla fine, da fibrosi
restrittiva. I pazienti con disfunzione muscolare lamentano visione offuscata
nello sguardo binoculare, diplopia intermittente o costante e una sensazione di
limitazione nel tentativo di guardare soprattutto verso l'alto. Utilizzando
metodiche d'indagine altamente sensibili come l'ecografia orbitaria o la TC, è
possibile dimostrare l'ingrossamento dei muscoli oculari estrinseci nel 60-90%
dei pazienti affetti da OT. Il movimento che più frequentemente viene
limitato è quello verso l'alto, seguito dall'abduzione e poi dall'adduzione e
dall'infraduzione. Il meccanismo di questo coinvolgimento disomogeneo che vede
il muscolo retto inferiore il primo ad essere colpito è decisamente poco
chiaro. La TC è di particolare aiuto nel differenziare l'interessamento
muscolare caratteristico dell'OT da quello presente in altre patologie orbitarie
infiammatorie o infiltrative. L'ingrossamento dei muscoli oculari nell'OT è
caratterizzato da un coinvolgimento del ventre muscolare con risparmio della
loro inserzione tendinea, che viene invece interessata in altre forme
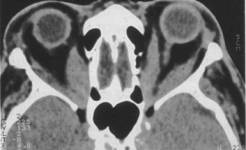
infiammatorie (Fig.3). Fig.
3 - Immagine TC che dimostra l'ingrossamento del ventre dei muscoli oculari
estrinseci e il risparmio della loro porzione tendinea muscolare. L'interessamento corneale è il risultato di una
cheratopatia da esposizione e dell'instabilità del film lacrimale dovuta
principalmente a eccessiva evaporazione del contenuto acquoso, all'aumento dell'osmolarità
e al conseguente incremento della frequenza di ammiccamento. Modificazioni più
gravi quali ulcerazione e perforazione sono estremamente rare. La sofferenza del nervo ottico è il risultato della
compressione che avviene a livello dell'apice orbitario per l'ingrossamento dei
muscoli oculari e del tessuto connettivo orbitario. Questa complicanza è
presente in circa il 9% dei pazienti, ma il suo precoce riconoscimento è di
fondamentale importanza in quanto il 21 % di questi pazienti va incontro a un
grave deficit visivo irreversibile. Quando presente, si manifesta
bilateralmente nel 65-85% dei casi, anche se in maniera asimmetrica. L'età
media dei pazienti con neuropatia ottica è più elevata rispetto a quella dei
pazienti con funzione visiva normale. Inoltre, i pazienti con patologie
vascolari quali il diabete mellito o i forti fumatori sembrano essere a maggior
rischio. I sintomi di neuropatia ottica includono una riduzione dell'acuità
visiva, la quale può comparire sia in maniera insidiosa che acutamente. La
presenza di neuropatia ottica deve essere esclusa mediante un'attento esame
clinico perché lo stesso disturbo lamentato dal paziente può essere
erroneamente attribuito a disfunzione corneale o dei muscoli oculari e perché
l'acuità visiva è generalmente normale nella fasi iniziali. Vanno quindi
ricercate alterazioni del senso cromatico e, soprattutto, la presenza di difetti
del campo visivo. L'esame del fondo oculare è frequentemente normale, anche se
possono essere occasionalmente presenti edema del disco ottico o pieghe
coroideali generalmente attribuite a trazione da parte del nervo ottico e/o
all'aumento della pressione intraoculare. La TC è in questo caso fondamentale
per dimostrare l'affollamento dell'apice orbitario, che rappresenta uno dei
principali fattori che predispongono allo sviluppo di neuropatia ottica nei
pazienti affetti da OT. All'estrema variabilità delle manifestazioni cliniche
di OT si aggiunge il fatto che, nel 5-14% dei pazienti, l'OT è monolaterale. Va
ricordato che l'OT rappresenta la causa più frequente di proptosi monolaterale,
trovando la diagnosi nel 15-30% dei casi. L'aspetto di maggiore importanza è di
riuscire ad attribuire correttamente un coinvolgimento orbitario monolaterale a
patologia tiroidea soprattutto nei pazienti eutiroidei, escludendo rapidamente
altre più rare patologie, in particolare quelle di origine neoplastica.
Attraverso un adeguato e approfondito esame, utilizzando metodiche d'indagine
quali la TC, non è solo possibile escludere la presenza di altre patologie
orbitarie, ma è anche possibile dimostrare, nel 50-90% dei casi, la presenza
di segni di interessamento bilaterale. II meccanismo alla base del
coinvolgimento monolaterale è poco conosciuto. È possibile che questo sia il
quadro clinico della patologia di più breve durata e che rappresenti quindi uno
stadio estremamente precoce di un processo bilaterale. Inoltre alcuni fattori
anatomici locali, come per esempio una particolare suscettibilità a un ostacolo
al deflusso venoso, potrebbero rappresentare alcuni dei fenomeni responsabili di
questa manifestazione clinica. Un aspetto peculiare dell'OT è che le modificazioni dei
livelli degli ormoni tiroidei che comunemente la precedono o l'accompagnano
giocano un ruolo non del tutto chiaro nella patogenesi delle manifestazioni
orbitarie. La tireotossicosi da sola è ritenuta di poca o scarsa influenza sul
processo autoimmune. Viceversa gli effetti dell'ipersecrezione di TSH o
dell'ipotiroidismo sono, secondo alcuni Autori, di estrema importanza nel
promuovere lo sviluppo dei segni di orbitopatia. Il meccanismo alla base di ciò
è ancora sconosciuto. Una possibile spiegazione vedrebbe uno stimolo, da parte
del TSH, alla produzione o alla presentazione di un antigene tiroideo-oculare
comune. Analizzando la relazione temporale tra disfunzione
tiroidea e sviluppo di manifestazioni oculari è stato rilevato che il 19,6% dei
pazienti presenta manifestazioni orbitarie prima di sviluppare ipertiroidismo,
il 39,4% ha sintomi e segni contemporaneamente, mentre il 41,0% sviluppa segni
oculari solo dopo che l'ipertiroidismo si è manifestato. Un altro aspetto della malattia è che risulta difficile
prevedere l'evoluzione clinica e la prognosi. Nella maggior parte dei casi la
patologia presenta una rapida progressione, raggiungendo il massimo delle
manifestazioni cliniche dopo un intervallo relativamente breve (pari a 6-24
mesi) seguito da una prolungata fase di stabilizzazione e, successivamente, da
un graduale, ma spesso incompleto, miglioramento. La difficoltà nello stabilire la prognosi è dovuto
alla multifattorialità dei meccanismi patogenetici, alla variabilità
interindividuale di elementi anatomici e all'influenza di condizioni vascolari
sistemiche. In generale le diverse manifestazioni cliniche hanno un decorso
estremamente variabile. La retrazione palpebrale è la manifestazione clinica
che meno facilmente regredisce, mentre le conseguenze del coinvolgimento dei
tessuti molli tendono a migliorare con il tempo nella maggior parte dei
pazienti. L'oftalmoplegia ha minori probabilità di regredire rapidamente e
spontaneamente, anche se il 30-40% dei soggetti presenta un qualche grado di
miglioramento nel corso del follow-up. La proptosi è la manifestazione clinica
che ha minori possibilità di regressione. In uno studio recente è stato valutato un modello
matematico automatizzato allo scopo di classificare I'OT e di poterne
prevedere l'evoluzione clinica. Lo studio ha considerato il peso dei diversi
fattori clinici, locali e sistemici, e demografici che possono influenzare
l'entità delle manifestazioni cliniche dell'OT all'esordio e la sua evoluzione.
Oltre alla presenza di una maggiore prevalenza di fumatori tra i pazienti con OT,
i risultati dello studio hanno messo in evidenza la possibilità di utilizzare
un sistema computerizzato per stabilire un'adeguata prognosi relativa
all'evoluzione clinica dell'OT. La necessità di identificare un sistema per un corretto
ma soprattutto preciso inquadramento clinico dell'OT è di fondamentale
importanza per poter impostare adeguati regimi terapeutici. L'enorme variabilità
delle manifestazioni cliniche della malattia e il suo decorso rendono infatti
estremamente difficoltosa un'impostazione terapeutica omogenea e unitaria. Nella
maggior parte dei pazienti le manifestazioni cliniche dell'OT hanno un decorso
che si autolimita, rendendo quindi il trattamento indirizzato solo a risolvere
la sintomatologia clinica (lacrime artificiali, elevazione della testa durante
il riposo notturno per ridurre la stasi venosa). Indispensabile risulta il
riconoscimento della fase della malattia, indipendentemente dal tipo di
manifestazioni cliniche. La forma cronica risulta infatti refrattaria a
qualsiasi trattamento antinfiammatorio, mentre la forma attiva può trarre un
notevole beneficio dalla terapia steroidea, dalla radioterapia o da una
combinazione delle due. L'utilità di una tiroidectomia totale è ancora
controversa in quanto, così come la terapia con radioiodio, può in alcuni casi
esporre il paziente a rischio di progressione della patologia orbitaria. La terapia corticosteroidea viene utilizzata sin dagli
inizi degli anni cinquanta e la sua efficacia si deve probabilmente a un'azione
antinfiammatoria e di immunomodulazione. In generale la terapia steroidea
determina una rapida regressione del dolore, dell'iperemia e dell'edema
congiuntivale, nonché delle modificazioni a cui vanno incontro i tessuti molli
orbitari, e risulta estremamente efficace nel controllo della progressione della
neuropatia ottica. Proptosi e oftalmoplegia regrediscono invece in maniera
estremamente più lenta e spesso incompleta, e rischiano di peggiorare alla
sospensione del farmaco. La terapia steroidea può essere somministrata per via
orale, ma recentemente viene data preferenza all'impiego di alte dosi per via
endovenosa (metilprednisolone 1 g/die). Al momento attuale non sono
disponibili studi caso-controllo che dimostrino la sicura efficacia di un
unico schema terapeutico. Il razionale per l'impiego della radioterapia nell'OT si
basa sulla notevole radiosensibilità dei linfociti, che sarebbero i principali
responsabili delle manifestazioni cliniche della patologia. La radioterapia
risulterebbe inoltre efficace nel ridurre la proliferazione di fibroblasti e la
loro produzione di glicosaminoglicani. La radioterapia viene in genere
somministrata a un dosaggio totale massimo di 20 Gy (2000 rads), che viene
suddiviso in 10 frazioni nell'arco di 2 settimane. La presenza di retinopatia
diabetica è considerata una controindicazione assoluta per tale terapia. Spesso
la radioterapia viene utilizzata contemporaneamente a un trattamento steroideo.
Questo trattamento determina un rapido miglioramento dell'infiammazione che
coinvolge i tessuti molli e quindi esercita il massimo del risultato quando
utilizzato nelle fasi precoci della malattia. L'efficacia su proptosi e su
oftalmoplegia è inferiore rispetto al risultato ottenibile sull'inifiammazione
e sulla congestione dei tessuti molli. Inoltre, nei pazienti nei quali la
malattia è di lunga durata e si presenta in fase inattiva, caratterizzata da
proptosi stabile e fibrosi dei muscoli oculari, questa terapia difficilmente
risulta efficace. Il trattamento chirurgico ha lo scopo di ottenere un
aumento del volume orbitario attraverso la decompressione dello spazio adiacente
e la correzione della disfunzione dei muscoli oculari e della posizione delle
palpebre. Le sette ossa che costituiscono le quattro pareti dell'orbita non
consentono alcuna espansione in risposta all'aumento del volume del contenuto
obitario, ad eccezione dello spostamento in avanti che quindi rappresenta una
sorta di decompressione naturale. Oltre un certo grado di proptosi, lo
spostamento in avanti del bulbo oculare viene limitato dalla presenza del setto
orbitario e dall'azione di agganciamento da parte dei muscoli oculari
estrinseci. Da studi condotti in sede autoptica risulta che 1 mm di proptosi
corrisponde a un aumento di 0,67 ml del volume orbitario (6 mm di proptosi
corrispondono dunque a soli 4 ml di aumento volumetrico). Le indicazioni per la
decompressione orbitaria sono: presenza di neuropatia ottica rapidamente
progressiva, grave infiammazione orbitaria o dolore, eccessiva proptosi con
cheratopatia da esposizione, dipendenza da steroidi e, infine, correzione del
danno estetico. L'approccio più utilizzato è quello inferiore, attraverso una
tecnica trasantrale o transorbitaria (anteriore), per rimuovere la parete
inferiore e quella mediale. La riduzione della proptosi è proporzionale al
numero di pareti che vengono decompresse e generalmente si possono ottenere 2-3
mm di decompressione per ciascuna parete (fino a 14-16 mm decomprimendo tutte e
quattro le pareti). Nei pazienti con neuropatia ottica è necessario intervenire
sulla parete superiore e su quella mediale per ottenere un'adeguata
decompressione dell'apice orbitario. La disfunzione dei muscoli oculari peggiora
dopo intervento di decompressione; quindi, qualora entrambi gli interventi siano
necessari, si deve procedere alla decompressione orbitaria prima di intervenire
chirurgicamente sui muscoli. L'esatto istante temporale nel quale eseguire la
correzione chirurgica dello strabismo è estremamente critico. I pazienti che
non necessitano di decompressione orbitaria devono avere una stabilità della
funzione muscolare senza terapia steroidea per almeno 6 mesi prima della
chirurgia. La recessione dei muscoli oculari può essere responsabile di
peggioramento della proptosi, sottoponendo il paziente al rischio di
cheratopatia da esposizione. Per questo motivo, in alcuni pazienti che
necessitano di chirurgia muscolare e che presentano proptosi, anche se di grado
modesto, si potrebbe pensare di eseguire prima un intervento di decompressione. In conclusione, il trattamento dell'OT - farmacologico,
radiante o chirurgico, deve essere scelto dopo precise valutazioni cliniche che
consentano l'adeguata classificazione della malattia. La corretta selezione
del paziente, e soprattutto della fase dell'OT da trattare, consente di
migliorare l'efficacia della terapia e di evitare eventuali effetti collaterali
locali o sistemici.
L’esame cardine per fare diagnosi d’ipertiroidismo è la scintigrafia,
eseguibile sia con iodio che con tecnezio. Quest’ultimo è preferibile perché
meno dannoso in quanto il tecnezio non entra nel processo di
"fabbricazione" degli ormoni tiroidei.
A seconda della capacità della tiroide di captare radioiodio si possono
distinguere ipertiroidismi ad alto o a basso uptake.
Quest’ultimo caso viene anche detto gozzo nodulare o multinodulare che è
clinicamente indistinguibile da quello autoimmune a meno che non vi sia
esoftalmo associato alla patologia autoimmune (oftalmopatia basedowiana:
mesoftalmo, retrazione palpebrale, esoftalmo: protrusione dei globi oculari
perché s’infiammano i tessuti retrorbitali).
Nella scintigrafia nel gozzo nodulare si possono osservare alcune zone nella
tiroide che captano più iodio (a macchia di leopardo), mentre nelle malattie
autoimmuni è tutta la tiroide che capta.
Esistono altre forme meno comuni che danno un elevato uptake: forme TSH
dipendenti.
La malattia è dell’ipofisi e non della tiroide. C’è un nodulo
nell’ipofisi che produce TSH che va a stimolare la tiroide a produrre più
ormoni tiroidei.
Elemento diagnostico differenziale: ormoni
tiroidei e del TSH insieme.
Il paziente si presenta con tutti i sintomi dell’ipertiroidismo, ma ha in più
la presenza di dolore a livello tiroideo (non presente nelle patologie
autoimmuni), febbre, aumento della VES e del fibrinogeno.
E’ importante differenziare tra ipertiroidismi ad alto o a basso uptake perché
la terapia è diversa.
Nelle patologie di tipo autoimmune invece non c’è mai completa guarigione.
Si può osservare ¯ TSH e
FT4.
E’ importante fare una corretta anamnesi in questi pazienti.
Classificazione clinica dell'orbitopatia tiroidea