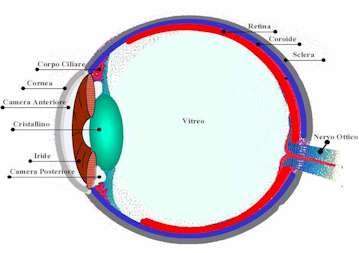
Glaucoma

Glaucoma
Glaucoma primario ad angolo aperto (GPAA)
Questa forma, che in passato veniva chiamata correntemente "Glaucoma Cronico Semplice", é di gran lunga la più frequente ed insidiosa.
Anche se esistono molti casi sporadici é oggi evidente che essa é fortemente condizionata da fattori ereditari.
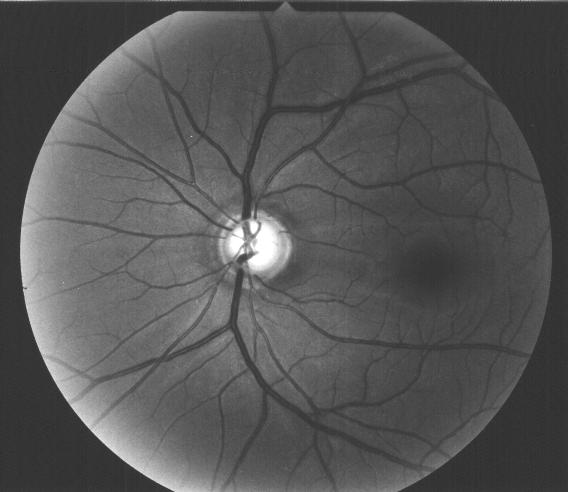
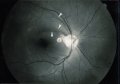
L'ipertensione oculare, coadiuvata da altri fattori che aumentano la vulnerabilità dei tessuti, inizia insidiosamente il danneggiamento del nervo ottico. Un certo numero di fibre entra in sofferenza sino ad essere distrutte. Se non viene istituita in tempo la terapia adatta ne consegue una progressiva lesione del nervo ottico (papilla ottica). In questa struttura la escavazione centrale che é presente anche in molti occhi normali va via via sempre più allargandosi a spese del tessuto nervoso normale. Nelle fasi avanzate la papilla ottica appare atrofica e caratteristicamente escavata a pentola.
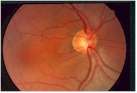
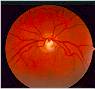
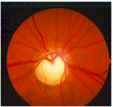
La malattia colpisce soprattutto pazienti di età superiore ai 40 anni ed è più frequente tra le persone nella cui famiglia si sono verificati altri casi.
Esiste una varietà più chiaramente eredo familiare della malattia che colpisce anche soggetti giovani. Fra i miopi elevati il GPAA è frequente anche in età giovanile.
Caratteristiche principali di questo tipo di glaucoma sono dunque il suo decorso insidioso senza sintomatologia, l'aumento graduale e non violento della pressione oculare, lo svilupparsi di una atrofia del nervo ottico con escavazione papillare e l'instaurarsi di progressivi difetti del campo visivo.
Il GPAA (Glaucoma Primario ad Angolo Aperto) é una malattia comunque grave, che se non viene curata può portare nel tempo lungo alla cecità, tuttavia è ben curabile sia con mezzi farmacologi che chirurgici. Se la corretta terapia viene instaurata in tempo il suo decorso viene arrestato e la funzione visiva viene conservata.
 |
 |
In questo tipo di glaucoma la pressione oculare può rimanere per lunghi periodi a livelli non eccessivamente elevati, ed in un certo numero di casi può non superare mai quel valore di 21 mmHg che viene considerato il limite della normalità statistica. In questo ultimo caso si realizza il quadro clinico del Glaucoma a Pressione normale (GPN), che verrà trattato a parte.
Diagnosi
Con la importante eccezione del glaucoma acuto da chiusura d'angolo e di alcune forme secondarie, la maggior parte dei glaucomi ha andamento cronico e molto subdolo caratterizzato per lungo tempo dalla assoluta mancanza di disturbi soggettivi.
Il paziente gode di un apparente benessere e non é spinto a rivolgersi all'oculista. Questo stato di cose comporta il pericolo che una diagnosi precoce non venga fatta e che ci si accorga della presenza della malattia soltanto nelle fasi molto avanzate quando i danni irreversibili hanno già raggiunto una notevole gravità.
Per evitare questa drammatica evenienza é necessario che la malattia venga ricercata sistematicamente fra le persone che hanno maggiore probabilità di soffrirne.
Poiché nella grande maggioranza dei casi il primo segno é presenza di una ipertensione oculare il provvedimento fondamentale sarà appunto la misurazione della pressione intraoculare (tonometria). Essa sarà sempre associata alla osservazione oftalmoscopica dello stato della papilla ottica per identificare anche i meno numerosi casi di glaucoma a pressione normale.
Queste due semplici indagini, non invasive, rapide e poco costose, permetteranno di identificare i casi sospetti che saranno poi inviati ad accertamenti più approfonditi.
Una volta che sia stato avanzato il sospetto la diagnosi del glaucoma é abbastanza facile. Essa si basa su alcuni capisaldi che sono alla portata di qualsiasi buona struttura oculistica.
Sulla base di queste indagini la diagnosi di glaucoma può essere stabilita od esclusa con ragionevole certezza.
Ai fini della massima efficienza di questa opera di ricerca sistematica dei casi sospetti, devono essere sottoposti alle due indagini citate le popolazioni a maggior rischio che sono le seguenti.
L'efficacia di questo comportamento é garantito dai seguenti fatti.
L'unico sanitario che puo' effettuare una diagnosi precoce del
glaucoma e' l'oculista. Nel corso della visita i parametri che devono
essere controllati sono essenzialmente tre:
1) la pressione intraoculare. Con il tonometro puo' essere valutata
la pressione all'interno del globo oculare in modo da individuare
tempestivamente un eventuale aumento.
2) l'aspetto del nervo ottico. Con l'oftalmoscopio il nervo ottico
puo' essere osservato direttamente dallo specialista: nel caso del
glaucoma si evidenzia anche un danno iniziale
3) la perimetria computerizzata. E' un moderno metodo di indagine
con cui si misura la sensibilita' retinica nelle diverse zone della
retina. Cio' permette di identificare precocemente i danni e valutare
l'efficacia della terapia molto meglio che con i precedenti metodi di
perimetria.
Abbiamo già detto che la pressione oculare normale è compresa fra i 10 ed i 21 mm/Hg con una media di 16 mm/Hg.
Pressioni più elevate possono portare alla lesione del nervo ottico, come accade nei vari tipi di glaucoma. Non è detto tuttavia che pressioni superiori al limite della normalità statistica siano di per se necessariamente lesive. L'insorgere del danno è molto condizionato dal grado di vulnerabilità individuale del nervo ottico. In altre parole vi sono individui che possono tollerare indefinitamente senza danni pressioni piuttosto elevate, mentre altri sviluppano una lesione glaucomatosa anche a livelli di ipertensione molto modesti. Per questa ragione il riscontro di una ipertensione oculare moderata non significa che siamo in presenza di un glaucoma.
Non va tuttavia dimenticato che la ipertensione oculare é il principale fattore di rischio per il glaucoma e che il rischio aumenta progressivamente con l'aumentare del livello pressorio.
In una popolazione non selezionata si ritrova un certo numero di individui la cui pressione oculare è superiore ai 21 mm/Hg senza che siano dimostrabili danni del nervo ottico e della funzione visiva neanche in fase molto iniziale.
Questi soggetti che chiamiamo ipertesi oculari appartengono alla popolazione degli ipertesi oculari
Non é possibile, con i mezzi diagnostici attuali, prevedere quali di questi soggetti, svilupperà la malattia ed i danni ad essa legati e quali no.
Al fine di orientare il comportamento pratico si possono utilizzare alcuni fattori di rischio. Quando il rischio è considerato troppo elevato il trattamento è giustificato.
|
Fattori di rischio per il glaucoma
primario ad angolo aperto (GPAA): |
Normalmente in un ambulatorio oculistico di medio
livello si ha molto più spesso a che fare con pazienti diagnosticati come
sospetto glaucoma, che con pazienti che realmente presentano alterazioni
glaucomatose. I dati anamnestici e le diagnosi che non possono essere
interpretati in modo chiaro, i pazienti ansiosi, e in taluni casi la
preoccupazione dell'oculista curante di garantire una sicurezza assoluta
al paziente, sono la causa del fatto che un considerevole numero di
pazienti viene trattato con colliri antiglaucomatosi senza che in realtà
essi soffrano di difetti accertati del campo visivo o di alterazioni
glaucomatose della papilla. L'approccio che usiamo e i provvedimenti che
prendiamo nel caso di persone, cui sia stato diagnosticato un sospetto
glaucoma, dovrebbero indubbiamente avere lo scopo di prevenire alterazioni
indotte dal glaucoma. Tuttavia, ogni paziente portatore di qualche fattore
di rischio ha veramente bisogno di una terapia?
D'altra parte, molte persone sono affette da glaucoma senza esserne in
realtà consce. Per lo più, essi sono portatori di uno o svariati fattori
di rischio, ma non si sottopongono ad un controllo oftalmologico
abbastanza tempestivamente. In molti di questi casi la diagnosi sarà
posta solo dopo che un evidente peggioramento delle funzioni visive si è
già instaurato. Quale fattore di rischio giustifica una diagnosi di
glaucoma sospetto e come dovrebbero essere controllati pazienti di questo
tipo nel periodo successivo? Per aiutarci a trovare risposte a queste
domande abbastanza intriganti, qui di seguito cercheremo di chiarire quali
sono i fattori di rischio importanti e il loro significato, così come il
modo con il quale l'oculista curante dovrebbe affrontare i casi di
glaucoma primario ad angolo aperto (GPAA).
PRESSIONE INTRAOCULARE
La pressione intraoculare (PIO), che - a parte i test diagnostici sulla
papilla e sul campo visivo - era abitualmente impiegata come criterio
basilare nella diagnosi di glaucoma, è stata ricondotta a ruolo di
semplice fattore di rischio a partire dal momento in cui si è riscontrato
che anche i fattori vascolari da soli possono far rapidamente peggiorare
una lesione glaucomatosa tipica. Ciò nonostante la PIO è considerata il
più importante tra tutti i fattori di rischio.
E' difficile dare una definizione di pressione intraoculare
"normale". I valori più largamente accettati sono fondati su
studi molto estesi condotti da Leydhecker nel 1958. In screening di massa
su 20.000 occhi normali è stata riscontrata una PIO media di 15,5 mmHg (D.S.
± 2,57). Sono stati definiti come sospetti di presentare un glaucoma
occhi con una PIO compresa entro il limite superiore del doppio della
deviazione standard (20,5 mmHg); mentre occhi con una PIO oltre il triplo
della deviazione standard (> 23 mmHg) sono stati considerati sofferenti
di glaucoma. Pertanto PIO e glaucoma sono diventati quasi sinonimi.
Ulteriori studi tuttavia hanno dimostrato che la distribuzione della PIO
nella popolazione sana non corrisponde ad una "curva di distribuzione
di tipo gaussiano", ma risulta spostata a destra verso i valori di
pressione più alti. Il 5-10% della popolazione ultra quarantenne ha una
PIO maggiore di 22 mmHg, mentre in un significativo numero di questi
pazienti non sono riscontrabili né alterazioni papillari di tipo
glaucomatoso né difetti del campo visivo. Se questi pazienti sono
controllati nel tempo, ogni anno circa, il 2% di essi sviluppa alterazioni
del campo visivo di tipo glaucomatoso. I pazienti con una PIO = 30 mmHg
hanno un 30% di probabilità che entro 5 anni si evidenzino alterazioni
glaucomatose.
Inoltre le variazioni circadiane di pressione non dovrebbero essere
sottovalutate. Variazioni della PIO > 5 mmHg sono più frequenti in
occhi glaucomatosi e dovrebbero pertanto portare a far praticare adeguati
controlli diagnostici.
I controlli clinici in caso di sospetto glaucoma dovrebbero comprendere
una misura della pressione della PIO 4 volte l'anno ed una perimetria
computerizzata con rilievo documentale della papilla almeno una volta
all'anno.
In accordo con le raccomandazioni delle "Linee guida Europee"
una terapia dovrebbe essere instaurata quando si riscontrano ripetutamente
valori di 30 o più mmHg, anche se non si evidenziano fattori di rischio.
Questo valore, tuttavia, dovrebbe essere considerato solo come un aiuto a
titolo d'orientamento. In casi particolari, per esempio, qualora siano
presenti fattori di rischio o si tema una scarsa compliance del paziente,
può essere necessario iniziare la terapia con valori di pressione di gran
lunga inferiori.
ETA'
E' noto che il glaucoma primario ad angolo aperto è una patologia che
colpisce gli strati più anziani della popolazione. L'incidenza dei
difetti glaucomatosi del campo visivo in soggetti al di sotto dei 40 anni
è dello 0.7%, mentre sale al 4.8% al di sopra dei 60 anni. Finora non
sono state chiarite le cause di questo aumento d'incidenza, ma a parte il
fatto che nei pazienti anziani si riscontrano normalmente valori di PIO più
alti, si sospetta che contribuiscano a quest'aumento anche alterazioni
tissutali correlate all'età. Inoltre non si dovrebbe dimenticare che
esistono dei particolari tipi di glaucoma nei quali l'inizio della
malattia spesso si verifica molto prima dell'età di 40 anni, come per
esempio in casi di glaucoma pigmentario.
Gli screening per il glaucoma fondati sui rilievi della PIO non hanno mai
mostrato un favorevole rapporto costo-beneficio, ma la PIO deve essere
misurata in quei pazienti ultra quarantenni che si recano da un oculista.
RAZZA
E' ben nota la maggiore incidenza di questa malattia in soggetti di razza
nera e caraibica. Tuttavia esiste un solo studio nel quale soggetti di
razza nera e di razza bianca siano stati esaminati tenendo conto delle
corrispondenti classi d'età e con le stesse metodiche, il cosiddetto
"Baltimore Eye Survey". Questo studio ha dimostrato che il
rischio di sviluppare un glaucoma per soggetti americani di razza nera era
4.3 volte maggiore rispetto a quelli di razza bianca. Di conseguenza anche
un'ulteriore evoluzione della malattia è solitamente più sfavorevole nei
neri. Le cause di ciò non sono chiare.
FAMILIARITA' E GENETICA
La domanda se qualcuno dei parenti soffre di glaucoma dovrebbe essere
d'obbligo nelle anamnesi per glaucoma, da che è nota l'alta incidenza di
glaucoma cronico semplice in taluni alberi genealogici. Il meccanismo
della familiarità di per sé è ancora poco chiaro; tuttavia il rischio
di sviluppare la malattia è da 3 a 6 volte più alto per chi ha parenti
di primo grado con glaucoma.
Le ricerche genetiche riguardanti il glaucoma sono un campo di studio
veramente promettente. Sino ad ora sono stati individuati 17 geni che
potrebbero essere in causa nella genesi di vari tipi di glaucoma. Per 6 di
essi è stata posta una correlazione con il GPAA, tutti gli altri invece
con forme malformative per esempio la sindrome di Axenfeld e quella di
Rieger, l'aniridia, la dispersione pigmentaria. Nel GPAA e nel glaucoma da
pseudoesfoliazione si riscontrano mutazioni genetiche multiple. In futuro,
test diagnostici sul DNA saranno verosimilmente utilizzabili non solo per
valutare il rischio glaucomatoso ma anche per scegliere tra diverse
opzioni terapeutiche nei singoli pazienti.
MIOPIA E DIABETE: FATTORI DI RISCHIO MEDIO
In varie ricerche si è riscontrata un'aumentata incidenza di glaucomi sia
in pazienti affetti da miopia media e grave, sia in pazienti diabetici. In
essi l'aumentata prevalenza rispetto alla popolazione normale è stata
valutata senza tener conto del fatto che, in linea generale, i miopi e i
diabetici sono più portati a farsi visitare da un oculista; pertanto è
verosimile che il loro numero sia sovrastimato. Un possibile meccanismo
patogenetico è un'alterazione della matrice extracellulare e del tessuto
connettivale nelle strutture trabecolari. Inoltre, nei pazienti diabetici
una microangiopatia contribuisce a far peggiorare la microcircolazione
papillare.
IPERTENSIONE ARTERIOSA, EMICRANIA E VASOSPASMO: FATTORI DI RISCHIO
DEBOLE
Benché alcune pubblicazioni abbiano dimostrato un'associazione positiva
tra PIO e pressione arteriosa, tale dato non ha potuto essere confermato
da studi relativi ad ampi strati della popolazione, quali il Framingham o
il Baltimore Eye Survey, con i quali esistono rilievi decisamente
discordi. Uno studio ha dimostrato un'associazione stretta e
statisticamente significativa tra ipertensione arteriosa non trattata e
GPAA, ma d'altro canto nello stesso studio pazienti con ipertensione
arteriosa trattata non erano a maggior rischio di glaucoma rispetto al
gruppo di controllo. Anche se sembra ragionevole ritenere, dal punto di
vista biologico, che un'ipertensione arteriosa danneggi la circolazione
capillare e riduca la perfusione della papilla, le risultanze
contraddittorie e la debole associazione non consentono di classificare
l'ipertensione arteriosa se non come fattore di rischio debole.
Alterazioni transitorie del flusso ematico oculare - per esempio in
connessione con un'emicrania od un vasospasmo periferico - sono state
sospettate di essere la causa di sviluppo di un glaucoma. Sembra credibile
che una cattiva perfusione della testa del nervo ottico comporti lo
sviluppo di una neuropatia ottica glaucomatosa, ma non sono state
riscontrate differenze nella prevalenza d'emicrania tra pazienti
glaucomatosi con PIO elevata o normale e controlli sani.
Per riassumere, si può dire che un'anamnesi completa, associata ad
un'accurata visita oftalmologica dovrebbe essere sempre condotta
separatamente in ogni singolo caso. Dopotutto, a rispetto di ogni sforzo
per identificare fattori di rischio utilmente curabili, non rimane alcun
altro fattore di rischio sicuramente provato, oltre ad un ipertono oculare
che possa essere trattato in modo soddisfacente.
La decisione se iniziare o no una terapia, tuttavia, deve fondarsi sull'età
del paziente, sulle sue aspettative di vita e sulla sua qualità di vita.
Indagini diagnostiche
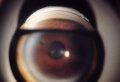
La gonioscopia è una parte essenziale dell'esame iniziale di ogni paziente con sospetto di glaucoma. Allo scopo di riconoscere tanto le ragioni più comuni quanto quelle meno frequenti che impediscono il deflusso dell'umore acqueo, l'esaminatore ha bisogno di un esercizio costante sia su occhi normali che patologici.
Caratteristiche più importanti da identificare
Reperti patologici
|
Introduzione
I glaucomi sono un gruppo di alterazioni caratterizzate da manifestazioni
cliniche e patologiche eterogenee. Per poter porre una diagnosi corretta e
impostare una gestione del paziente appropriata, è essenziale poter
esplorare l'angolo camerulare mediante l'impiego della gonioscopia. Poiché,
per essere efficace, la terapia per ciascun tipo di glaucoma deve essere
specifica, è importante determinare il meccanismo responsabile
dell'alterato deflusso dell'acqueo attraverso le maglie trabecolari. La
tecnica gonioscopica può essere padroneggiata solo con una pratica
continua, sia su occhi normali che patologici.
Tecniche di Gonioscopia
L'angolo della camera anteriore non può essere visualizzato direttamente
attraverso la cornea integra, perché i raggi luminosi emessi dalle
strutture angolari subiscono una riflessione interna totale. Una
goniolente elimina la riflessione totale interna in quanto sostituisce
l'interfaccia cornea-aria con una nuova interfaccia, che ha un indice di
rifrazione più elevato di quello della cornea. Ci sono due modi
fondamentali di effettuare una gonioscopia: la gonioscopia diretta, che
consente una visione diretta dell'angolo, e la gonioscopia indiretta, che
fornisce un'immagine speculare della porzione opposta dell'angolo. Queste
sono di gran lunga le tecniche più comunemente in uso. Una gonioscopia
indiretta può essere praticata usando sia una lente di Goldmann, sia una
lente di Zeiss.
Gonioscopia con lente di Goldmann:
Questa tecnica è relativamente facile da effettuare e dà una visione
eccellente delle strutture dell'angolo.
Per adattare le interfacce è necessario impiegare una sostanza viscosa
che consente un'immagine stabile, ma provoca per contro un annebbiamento
visivo. Quando la visione dell'angolo è ostacolata da un'iride convessa,
si può vedere di sopra dell'ostacolo chiedendo al paziente di guardare
nella direzione dello specchio. Al contrario, quando la superficie
dell'iride è piatta, si può ottenere una visione parallela al piano
dell'iride, con una qualità dell'immagine ottimale, chiedendo al paziente
di guardare nella direzione opposta allo specchio.
Gonioscopia con lente di Zeiss:
La lente di Zeiss (e quella di Posner, abbastanza simile) è una
goniolente a quattro specchi, che è sostenuta da un manico. Non è
richiesta una sostanza viscosa nell'interfaccia, il che permette un esame
dell'angolo più rapido e più comodo e non provoca come conseguenza una
visione annebbiata. Il vantaggio maggiore di questa tecnica è quello che
può essere usata per una gonioscopia con indentazione, per cui l'umore
acqueo è spinto nella parte periferica della camera anteriore, forzando
l'angolo ad aprirsi e permettendo, quando l'angolo è stretto, la
visualizzazione del recesso angolare. Se l'angolo è chiuso da aderenze
tra iride periferica e cornea (chiusura da sinechie) le strutture
dell'angolo rimarranno non esplorabili. Con l'esperienza, una delicata
gonioscopia ad indentazione permette una migliore visualizzazione anche di
angoli normali (Fig. 1).
 |
|
Fig. 1 |
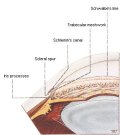
Identificazione delle strutture dell'angolo (Fig. 2)
 |
|
Fig. 2 |
E' importante che l'esaminatore abbia familiarità
con la morfologia normale dell'angolo e sia in grado di identificarne
ogni struttura.
Banda ciliare:
La struttura più posteriore appare di un colore variabile da rosa a
marrone opaco a grigio ardesia. La sua ampiezza dipende dalla posizione
dell'inserzione dell'iride; tende ad essere più sottile in occhi
ipermetropi, e più larga in occhi miopi. Il recesso angolare è
costituito dalla radice dell'iride dove essa si inserisce nel corpo
ciliare.
Sperone sclerale:
E' la proiezione più anteriore della sclera ed é il punto di
inserzione del muscolo longitudinale del corpo ciliare.
Gonioscopicamente, lo sperone sclerale è situato appena posteriormente
al trabecolato ed appare come una banda stretta densa, di colorito
biancastro spesso lucente. Costituisce il punto di repere più
importante, perché ha un aspetto relativamente costante in occhi
diversi.
Maglia trabecolare:
Si estende dallo sperone sclerale alla linea di Schwalbe. La porzione
posteriore funzionale adiacente allo sperone sclerale è pigmentata ed
ha un aspetto blu-grigiastro traslucido. La porzione anteriore, non
funzionante, è adiacente alla linea di Schwalbe e ha un colore
biancastro. Una pigmentazione del trabecolato è rara prima della pubertà.
La linea di Schwalbe:
E' la struttura più anteriore ed appare come una linea opaca.
Anatomicamente, essa rappresenta il limite periferico della membrana di
Descemet ed il limite anteriore del trabecolato.
Valutazione delle strutture angolari
La valutazione dell'ampiezza dell'angolo è una parte essenziale
dell'esame dell'occhio. Essa è importante per determinare:
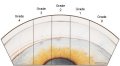
Sistema di valutazione secondo Shaffer (Fig. 3)
 |
|
Fig. 3 |
Il sistema di valutazione dell'angolo che oggi è usato quasi universalmente è stato introdotto da Shaffer e registra in gradi d'arco l'angolo sotteso dalla superficie più interna del trabecolato e la superficie anteriore dell'iride, a circa un terzo della distanza dalla sua periferia. Una valutazione dell'ampiezza dell'angolo si ottiene osservando l'entità della separazione tra due linee immaginarie tangenti rispettivamente una alla superficie più interna del trabecolato e l'altra alla superficie anteriore dell'iride. In pratica, l'esaminatore classifica l'angolo a seconda della visibilità delle sue diverse strutture. Il sistema di classificazione di Shaffer offre un metodo per comparare le ampiezze di differenti angoli camerulari. Il sistema assegna un valore numerico a ciascuno angolo, associando ad esso una descrizione anatomica, l'ampiezza dell'angolo in gradi e la conseguente interpretazione clinica.
Allo scopo di comparare i reperti in indagini
epidemiologiche diverse, un angolo "occludibile" è
considerato quell'angolo nel quale la parte pigmentata del trabecolato
non è visibile su tre quadranti della circonferenza, se non si pratica
una indentazione o altra manipolazione.
Reperti patologici
Sinechie periferiche anteriori
Le sinechie periferiche anteriori (SPA) sono aderenze della radice
dell'iride al trabecolato. E' importante distinguere tra SPA, nelle
quali l'iride è sollevata a tenda da adesioni al trabecolato (Fig. 1),
ed i processi iridei, che sono una variante anatomica normale. I
processi iridei sono corde merlettate di tessuto uveale che vanno
dall'iride al trabecolato, sono molto rilevate nell'infanzia e negli
occhi marroni e tendono ad attenuarsi e a perdere la loro continuità
con l'età. Le SPA possono essere causate da una chiusura dell'angolo
per adesione, da una chiusura dell'angolo strisciante, da infiammazioni,
da membrane neovascolari, da migrazione di cellule dell'endotelio
corneale (Sindrome Endoteliale Irido-Corneale, o ICE), e da traumi.
Il glaucoma ad angolo chiuso cronico è un'alterazione anatomica del
segmento anteriore dell'occhio, caratterizzata da una chiusura
permanente di parte dell'angolo filtrante, come risultato di
un'apposizione dell'iride al trabecolato. L'aumento conseguente della
pressione intra oculare può causare un'alterazione del nervo ottico,
che non è distinguibile da quella che si riscontra nel glaucoma cronico
ad angolo aperto. Nelle popolazioni cino-mongoliche questo tipo di
glaucoma è più comune del glaucoma cronico ad angolo aperto ed è la
causa più importante di cecità prevenibile dell'età senile negli
asiatici dell'Est e del Sud-Est . La terapia del glaucoma ad angolo
chiuso cronicizzato è sostanzialmente diversa da quella del glaucoma ad
angolo aperto cronico.
Ci sono due vie per arrivare ad un glaucoma ad angolo chiuso cronico,
che possono essere distinte mediante gonioscopia. Nel primo caso, un
bombé dell'iride da blocco pupillare relativo causa una chiusura
dell'angolo per apposizione. Un'apposizione prolungata o degli attacchi
subacuti ripetuti portano alla formazione graduale di SPA , che comincia
nella parte superiore dell'angolo. Le sinechie inizialmente sono strette
e arrivano sino a metà della trama del trabecolato; poi, si espandono
gradualmente. Non in tutti i casi si formano SPA permanenti e una
chiusura cronica può condurre ad una pressione intra oculare elevata e
ad un danno di tipo glaucomatoso.
Il secondo modo di arrivare ad una progressiva chiusura cronica
dell'angolo è la cosiddetta chiusura "strisciante"
dell'angolo (Fig. 4). La chiusura dell'angolo è circonferenziale e
comincia nella porzione più profonda dell'angolo. Benché la chiusura
avvenga più raramente che con il blocco pupillare, spesso si ha una
lieve asimmetria e la parte superiore dell'angolo di solito è
interessata prima di quella inferiore. Con l'andar del tempo, l'aspetto
è quello di un'inserzione dell'iride più anteriore, via via che le
sinechie periferiche anteriori gradualmente strisciano sulla superficie
della banda ciliare per raggiungere prima lo sperone sclerale e poi il
trabecolato filtrante. Quando le SPA occludono il trabecolato in modo
permanente, la pressione intra oculare aumenta e si può instaurare un
danno glaucomatoso. C'è una relazione lineare tra l'estensione in
quadranti della chiusura permanente ed il livello della pressione intra
oculare.
Le sinechie periferiche anteriori di tipo infiammatorio tendono ad avere
una base larga e si formano più frequentemente nell'angolo inferiore, a
causa della localizzazione dei leucociti. Nella sindrome ICE le sinechie
periferiche anteriori possono portarsi al davanti della linea di
Schwalbe, un evento insolito in altre condizioni.
 |
|
Fig. 4 |
Dispersione del pigmento
Una pigmentazione eccessiva del trabecolato può essere riscontrata
nella sindrome da dispersione di pigmento, nel glaucoma pigmentario,
nella sindrome da pseudoesfoliazione capsulare, nelle uveiti e nei
traumi; può essere secondaria a melanoma ed a cisti epiteliali
pigmentate e può essere un reperto tipico in caso di dispersione del
pigmento nel soggetto pseudofachico.
La sindrome di dispersione del pigmento è di solito una condizione
bilaterale caratterizzata dalla liberazione di granuli di pigmento
dall'epitelio pigmentato dell'iride e dalla loro deposizione in tutto il
segmento anteriore, inclusi zonula e corpo ciliare. L'aumento della
pressione oculare è causato dalla ostruzione provocata dal pigmento
negli spazi inter-trabecolari e dalla alterazione delle travate
trabecolari. E' stato ipotizzato che l'inarcamento posteriore della
radice dell'iride sia causato da un blocco pupillare
"inverso", nel quale un aumento transitorio e relativo nella
pressione nella camera anteriore rispetto a quella posteriore determina
uno spostamento indietro dell'iride e provoca un contatto irido-zonulare.
Questa ipotesi è sostenuta dall'osservazione che l'entità di
dispersione del pigmento può essere diminuita invertendo la concavità
dell'iride con miotici o con iridotomia laser. La gonioscopia mostra un
angolo molto ampio, con una concavità dell'iride periferica vicino alla
sua inserzione ed una iper-pigmentazione del trabecolato. La
pigmentazione è più marcata sopra la porzione posteriore del
trabecolato e forma una banda densa che interessa uniformemente tutta la
circonferenza del trabecolato. Nella maggior parte dei casi, la linea di
Schwalbe è fortemente pigmentata, col pigmento più addensato
inferiormente, e che diminuisce sino a scomparire superiormente. Di
quando in quando, un ulteriore leggero deposito di pigmento può essere
visto al davanti della linea di Schwalbe nell'angolo inferiore.
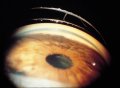
Nella sindrome da pseudoesfoliazione, la gonioscopia mostra una
iperpigmentazione del trabecolato, più marcata inferiormente (Fig. 5).
Il pigmento è posto sulla superficie del trabecolato ed ha una
distribuzione a chiazze. E' anche frequente osservare una banda di
pigmento a profilo ondulato al di sopra o al davanti della linea di
Schwalbe (linea di Sampaolesi). Materiale pseudoesfoliativo può essere
visto sulle maglie del trabecolato ed in alcuni casi l'angolo può
essere stretto. Poiché questa forma di glaucoma avanza più rapidamente
che un glaucoma primario ad angolo aperto, la gonioscopia può fornire
un indizio precoce per la diagnosi perché i segni di dispersione del
pigmento possono precedere la scoperta di materiale pseudoesfoliativo.
 |
|
Fig. 5 |
Vasi neoformati
Vasi sanguigni possono essere visibili normalmente nell'angolo
camerulare (vasi nell'angolo sono visibili gonioscopicamente nel 62% dei
soggetti con occhi blu e nel 9% di quelli con occhi marrone). Comunque,
come regola generale, qualsiasi vaso sanguigno che attraversa lo sperone
sclerale sopra la maglia trabecolare di solito è anomalo.
In pazienti con occlusione acuta della vena centrale della retina, se
non si pratica una gonioscopia, c'è un rischio significativo di non
individuare una neovascolarizzazione del segmento anteriore (Fig. 6). In
pazienti con neoformazione vascolare iniziale, una pressione anche
leggera sulla gonio-lente è sufficiente per far collassare questi
ciuffi neovascolari e renderli non più visibili all'osservatore. Nel
diabete, è sicuramente meno comune che i vasi neoformati nell'angolo
compaiano prima di quelli sull'iride.
Nella ciclite eterocromica di Fuchs può essere visibile nell'angolo una
fine neovascolarizzazione. Questi vasi possono attraversare lo sperone
sclerale sopra la trama trabecolare.
 |
|
Fig. 6 |
Traumi
La gonioscopia è particolarmente importante in pazienti che abbiano in
precedenza subito un trauma contusivo. Solo mediante gonioscopia è
possibile evidenziare una recessione dell'angolo, una dialisi
trabecolare ed una ciclodialisi. Inoltre, con questa tecnica è
possibile osservare l'eventuale presenza di piccoli corpi estranei
nell'angolo. Questi reperti hanno importanti implicazioni medico-legali.
Una recessione dell'angolo è caratterizzata da un marcato allargamento
della banda ciliare. La sclera denudata può essere visualizzata e lo
sperone sclerale si evidenzia come un linea bianca brillante (Fig. 7).
E' importante la valutazione comparativa di aree gonioscopiche dello
stesso occhio e comparare l'occhio patologico con l'occhio
controlaterale normale. Una recessione d'angolo è il segno più comune
di una lesione post-traumatica dell'occhio e circa il 9% di questi
pazienti svilupperà un glaucoma come complicazione tardiva. è
importante porre la diagnosi di glaucoma post-traumatico da recessione
d'angolo perché in questi casi una trabeculoplastica con argon laser di
solito non ha successo nel controllare la pressione intra oculare. In più,
un glaucoma da recessione dell'angolo è un fattore di rischio
significativo di mancato funzionamento della bozza dopo trabeculectomia
e la presenza di questa alterazione strutturale di solito implica che in
caso di intervento fistolizzante dovrebbe essere usato un
anti-metabolita.
In un paziente con una ciclodialisi post-traumatica, la camera anteriore
è poco profonda e la pressione intra oculare è bassa. Mediante
gonioscopia ad indentazione, è possibile determinare la posizione
esatta della fessura. Tutti i metodi attualmente impiegati per chiudere
una fessura da ciclodialisi si fondano sulla conoscenza esatta della sua
posizione.
|
|
Conclusioni
La gonioscopia richiede destrezza ed è una parte essenziale dell'esame
del paziente glaucomatoso. Solo praticando una gonioscopia su ogni
paziente con glaucoma il clinico acquisirà familiarità con la varietà
di reperti normali e patologici che possono essere presenti. La causa più
comune di una diagnosi non corretta è l'omissione di una gonioscopia da
parte di un esaminatore che illazioni che, se l'esame alla lampada a
fessura non evidenzia né un angolo stretto, né un'infiammazione
oculare, né una neoformazione vascolare, né esiti di traumi
precedenti, il glaucoma in quel paziente "deve" avere un
meccanismo patogenetico ad angolo aperto. Il glaucoma da chiusura
d'angolo cronicizzato e molte altre forme di glaucoma in questo caso
possono non essere identificati. Una volta conosciuta la causa esatta
del glaucoma può essere istituita una terapia specifica.
Perimetria
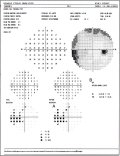
Una valutazione combinata della papilla ottica e del campo visivo è il punto chiave della diagnosi del glaucoma. Mentre valutare una papilla resta tuttora molto soggettivo, l'automazione della perimetria ha reso disponibili diversi procedimenti d'interpretazione computerizzata. Anche se tali procedimenti possono sembrare complicati, essi si fondano su conoscenze vecchie di almeno cent'anni. Quanto esposto più oltre cercherà di chiarire i fondamenti strutturali dei difetti del campo visivo tipici del glaucoma; inoltre sarà descritto come l'interpretazione computerizzata possa essere utilmente impiegata nella moderna diagnosi di glaucoma.
I difetti del campo visivo nel glaucoma:
|
Albrecht Von Graefe nel 1856 (1) descrisse per primo le alterazioni del campo visivo nel glaucoma; 10 anni dopo egli evidenziò la conservazione delle regioni temporale e centrale nel glaucoma avanzato. Successivamente Bjerrum 1889 (2) e Rönne 1909 (3) evidenziarono la presenza di difetti arcuati del campo visivo e di "salti" nel settore nasale. Inoltre, essi scoprirono che tali difetti spesso erano di tipo relativo, vale a dire che nelle zone deficitarie permaneva un certo grado di visione. In uno studio di ampie dimensioni del 1967, Aulhorn e Harms dimostrarono l'importanza di difetti paracentrali come sintomo precoce di glaucoma (4). Ancora oggi è in uso il loro esaustivo sistema di classificazione, fondato sullo studio del campo visivo di 2684 occhi glaucomatosi (vedi tabella 1).
|
Tabella 1: Classificazione delle
alterazioni |
|
Basi microanatomiche delle diverse categorie di alterazioni perimetriche glaucomatose
 |
|
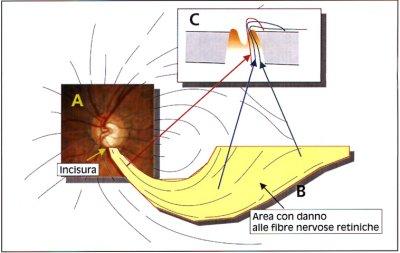
Fig. 1: Un'incisura localizzata al polo inferiore della papilla (A) riflette un danno alle fibre nervose retiniche che decorrono in modo arciforme (B) dando come risultato un difetto arciforme del campo visivo. Una sezione della papilla (C) evidenzia come fibre nervose provenienti da aree peripapillari (freccia rossa) sono situate centralmente nel nervo ottico, mentre fibre provenienti da aree periferiche (freccia verde) sono localizzate vicino alla guaina del nervo. Un'alterazione situata a metà strada tra la sclera e l'escavazione papillare comporta un difetto paracentrale (freccia blu). |
Difetto arciforme
Il danno papillare glaucomatoso si localizza tipicamente al polo superiore
o inferiore. Le fibre nervose retiniche, che si originano dalla retina
periferica, si dirigono con un percorso arcuato verso la papilla: pertanto
un danno di uno dei poli (Fig. 1- parte A) creerà un disturbo delle
funzioni visive lungo il percorso curvilineo delle fibre nervose che
entrano nella papilla da uno dei due poli. Ciò comporta l'instaurarsi di
un difetto arciforme (Fig. 1- parte B e Fig. 2). I difetti hanno la stessa
caratteristica forma quale che sia lo strumento con il quale vengono
rilevati (schermo di Bjerrum, perimetro di Goldmann o perimetro
automatizzato); la differenza è che le moderne tecniche perimetriche, per
esempio la strategia d'esame SITA del perimetro Humphrey (5), sono in
grado di svelare la presenza di un difetto ad uno stadio molto più
precoce di quanto era possibile prima.
 |
|
Fig. 2 |
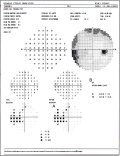
Salto nasale
Evidenziare un salto nasale fa pesantemente sospettare un glaucoma o
un'altra disfunzione papillare. Il fascio arcuato di fibre nervose
temporalmente alla macula non oltrepassa il meridiano o rafe orizzontale,
e pertanto se esiste un danno asimmetrico al polo superiore ed inferiore,
verosimilmente vi sarà anche un'asimmetria a livello del rafe. Questa
provoca l'instaurarsi di un deficit campimetrico a bordo netto lungo il
meridiano orizzontale (Fig. 3). Anche questo tipo di difetto è rilevabile
con diverse tecniche d'esame, ma con i moderni sistemi perimetrici la sua
evidenziazione è più facile e precoce.
 |
|
Fig. 3 |
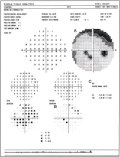
Difetto paracentrale
Fibre nervose situate nelle porzioni periferiche del nervo ottico, vicino
alla guaina, hanno la loro proiezione retinica più perifericamente
rispetto alle fibre più centrali (Fig. 1 - parte C). Pertanto, un danno
localizzato vicino al bordo della papilla comporta l'instaurarsi di un
difetto periferico, spesso un salto nasale. Un danno localizzato a metà
strada tra l'escavazione e la sclera, d'altro canto, comporterà
tipicamente l'insorgenza di un difetto focale paracentrale (Fig. 4).
 |
|
Fig. 4 |
Perdite diffuse del campo visivo
Quando l'intero campo visivo presenta una riduzione uniforme della soglia
di sensibilità, si parla di perdite diffuse di campo visivo. Questo tipo
di difetto non è in relazione con un glaucoma, ma di solito è legato
alla presenza di una cataratta oppure ad una terapia con miotici (6).
La presenza combinata in molti occhi sia di cataratta o di terapia
miotica, sia di glaucoma o di ipertensione oculare, può essere la
spiegazione del falso convincimento, ormai superato, che una perdita
diffusa del campo visivo fosse dovuta a un glaucoma.
Aumento nelle fluttuazioni della sensibilità locale
Per un certo lasso di tempo, prima che si sviluppi nel campo visivo un
difetto costante di tipo glaucomatoso, si rilevano difetti transitori
localizzati sempre nella stessa area. Non è ancora stata chiarita
l'esatta eziopatogenesi per queste fluttuazioni focali sul lungo periodo.
Tuttavia il fatto che un difetto del campo visivo sia presente ad un primo
controllo, scompaia al controllo successivo e riappaia poi di nuovo, deve
far sorgere il sospetto di un difetto di tipo glaucomatoso precoce, in
fase di costituzione.
Difetti precoci del Campo visivo
La valutazione del campo visivo è, quindi, un esame fondamentale nel glaucoma. È attualmente la tecnica a cui viene riconosciuta maggiore importanza per stabilire la diagnosi e per controllare l'andamento nel tempo dei pazienti affetti da glaucoma primario ad angolo aperto. Sono disponibili svariati tipi di strumenti e di programmi e questo solleva alcuni interrogativi: dobbiamo preferire apparati che impiegano metodi cinetici o statici, dobbiamo privilegiare esami di screening o determinazioni di soglia? La risposta è in realtà estremamente lineare: il modo migliore di evidenziare le più precoci alterazioni nel glaucoma è di praticare una valutazione di soglia dei 30 gradi centrali del campo visivo mediante perimetria statica. Esami di screening evidenzierebbero solo scotomi più profondi di 6 decibel e la classica perimetria cinetica di Goldmann non sarebbe in grado di evidenziare perdite diffuse o piccoli scotomi. Inoltre, la perimetria automatica consente di memorizzare l'esame, per comparare mediante analisi statistica i risultati del singolo paziente con quelli di soggetti normali della stessa età e di monitorare le variazioni nel tempo per ogni paziente. In pratica i programmi 24-2 o 30-2 dell'Humphrey Field Analyser o i programmi G1 o G2 del perimetro Octopus sono quelli usualmente impiegati. Risultati perimetrici anormali sarebbero da comparare con quelli che ci si aspetta di trovare in caso di glaucoma, per valutare la significatività del difetto. I difetti iniziali sono tipicamente di due tipi: difetti fascicolari e depressioni generalizzate del campo visivo.
1) Difetti fascicolari
La natura dei difetti fascicolari è da porsi in relazione con la
topografia delle fibre del nervo ottico a livello della papilla. Reperti
comuni nei glaucomi iniziali sono:
a) "Salto" nasale: il c.d. salto nasale (una scalinatura
dell'isoptera ) viene spesso localizzato tra i 20° e i
30° dal punto di fissazione e può estendersi ulteriormente in periferia.
Se nei 30° centrali è presente un salto nasale, sia di tipo assoluto che
relativo, vale la pena di controllare la visione periferica, in modo da
definire l'estensione dello scotoma. Nel 5% dei casi, infatti, il salto
nasale è presente perifericamente ai limiti esterni dell'isoptera dei 30°,
e pertanto non viene evidenziato con la perimetria centrale convenzionale.
 |
|
Fig. 1 |
b) Deformazioni della macchia cieca: ingrandimenti omogenei della macchia cieca, relativamente comuni in pazienti miopi o anziani, non sono un sintomo di glaucoma iniziale. Tuttavia, in caso di glaucoma si può osservare una deformazione verticale della macchia cieca (fig. 2) che di solito configura un difetto arcuato iniziale ad andamento leggermente curvilineo; viene chiamato scotoma di Seidel.
 |
|
Fig. 2 |
c) Scotoma paracentrale: gli scotomi focali paracentrali vengono di solito evidenziati all'interno dei 20° centrali. In caso di depressione paracentrale poco profonda, il modo di progressione tipico è un approfondimento e un allargamento. Se questi scotomi hanno una dimensione inferiore a 6°, possono non essere evidenziati dalla perimetria, in quanto col programma 30-2 gli stimoli vengono presentati nell'area centrale ogni 6° e un poco più ravvicinati con il programma G1. In caso di scotoma paracentrale vicino al punto di fissazione (fig. 3) è consigliabile misurare la soglia foveale, per evidenziare un possibile difetto centrale.
 |
|
Fig. 3 |
d) Difetti arciformi: un difetto di forma arcuata, o scotoma di Bjerrum, è un segno attendibile di perdita glaucomatosa del campo visivo (fig. 4). Prende l'aspetto di uno scotoma che circonda il punto di fissazione. La sua estremità nasale può arrivare entro i 10° dal punto di fissazione o situarsi più lontano. Molti difetti arciformi sono collegati con la macchia cieca, mentre altri rimangono separati da essa. In molti casi, scotomi di vario tipo osservati inizialmente (salto nasale, scotoma paracentrale; (fig. 5) si allargano successivamente e formano un difetto arciforme riempiendo l'intera area arcuata che va dalla macchia cieca al rafe mediano.
 |
 |
|
Fig. 4 |
Fig. 5 |
e) Difetti periferici iniziali: difficilmente i difetti iniziali appaiono al di fuori dei 30° centrali. In tale caso, questi scotomi configurano o un salto nasale, o un salto verticale, oppure un difetto temporale a settore. Con la perimetria automatizzata è prassi comune misurare solamente il campo visivo centrale, ignorando pertanto la periferia. A seconda del metodo d'esame, quando si esplora l'intero campo visivo è presente una alterazione del campo visivo periferico senza modifiche nei 30° centrali dal 3 al 10% dei pazienti. In caso di glaucoma moderato o grave, una alterazione periferica è molto più frequente.
2) Depressione diffusa del campo visivo
Una depressione generalizzata del campo visivo è in molti casi una
diretta conseguenza di una pressione intraoculare eccessiva. Con la
perimetria automatizzata, un difetto diffuso si caratterizza per un MD
(Difetto Medio o Deviazione Media) alterato e una PSD (Pattern Standard
Deviation, nel perimetro Humphrey) o LV (Varianza della perdita, nel
perimetro Octopus) che rimangono entro limiti normali (fig. 6). Con la
perimetria cinetica di Goldmann, una perdita diffusa si traduce in un
restringimento concentrico generalizzato della macchia cieca. Queste
alterazioni diffuse scompaiono con la riduzione medica o chirurgica della
pressione intraoculare. Una depressione diffusa è considerata come un
segno iniziale di glaucoma. Tuttavia questo segno è aspecifico, perché
presente in molte patologie caratterizzate da un'opacità dei mezzi
diottrici.
 |
|
Fig. 6 |
Conclusioni
Negli ultimi quindici anni, la perimetria automatizzata ha cambiato il
nostro modo di valutare le alterazioni iniziali della funzione visiva nel
glaucoma. Ad esempio, nel passato il glaucoma era considerato come una
malattia che interessava inizialmente la periferia. Oggigiorno, l'accurata
analisi statica delle isoptere centrali dimostra che i primi difetti sono
in molti casi localizzati entro l'area centrale. Impiegando altre tecniche
di valutazione visiva, come la sensibilità al contrasto o la percezione
dei colori, sembrerebbe anche che la visione maculare e foveale sia
interessata nelle prime fasi della malattia. Un paragone tra l'analisi
istologica delle fibre nervose ed i risultati perimetrici dimostra che si
possono perdere fino al 40% delle fibre, prima di evidenziare una
alterazione mediante la perimetria di Goldmann. La perimetria automatica
consente una migliore sensibilità, in quanto si osservano alterazioni già
con una perdita del 10-15% di cellule ganglionari. Tuttavia, soprattutto
in soggetti giovani con ipertensione oculare marcata, le alterazioni del
campo visivo possono essere ritardate, per merito della grande plasticità
del sistema visivo. In questi casi, nel valutare la gravità del glaucoma
l'analisi morfologica della papilla potrebbe rivelarsi più efficace.
Apprendimento
Una certa quota di pazienti, modesta ma non trascurabile, necessita di un
adeguato addestramento, prima di essere in grado di praticare
correttamente esami del campo visivo. Di solito, in questi casi il primo
campo visivo eseguito presenta una netta depressione della sensibilità
sulla media periferia; per contro la mancanza di esperienza al perimetro
non influisce sulle depressioni nelle aree centrali. Pertanto, un difetto
periferico in una persona non abituata al test dovrebbe essere considerato
con qualche scetticismo e, prima di prendere una decisione diagnostica, è
opportuno ripetere il test. Invece, un difetto centrale, anche se
riscontrato al primo test, verosimilmente è correlato con una vera
alterazione patologica.
Interpretazione del campo visivo mediante programmi computerizzati
Si è cercato in molti modi di interpretare il campo visivo mediante
programmi computerizzati. Alcuni indici del campo visivo, come la
deviazione media o la "pattern deviazione standard" (deviazione
standard da una modalità di comportamento normale) introdotti negli anni
'80, oggigiorno non hanno spazio nella diagnosi di glaucoma. Per tale
diagnosi si dovrebbe fare assegnamento su criteri interpretativi quali:
1. tener conto della variabilità fisiologica. Ciò può essere ottenuto
usando mappe di probabilità;
2. ignorare perdite diffuse del campo visivo. Si arriva a tale risultato
usando mappe di probabilità di deviazione da modello normale, al posto di
mappe di probabilità di deviazione globale. Nelle mappe di deviazione da
modello normale le depressioni omogenee sono rimosse matematicamente,
ottenendo così il risultato di evidenziare i difetti localizzati in un
modo abbastanza simile a quello col quale gli scotomi o le depressioni
vengono riprodotte dalle isoptere di una perimetria manuale di Goldmann;
3. prendere in attenta considerazione la forma del deficit del campo
visivo. Il Glaucoma Hemifield Test (7) (test dei semicampi visivi per il
glaucoma); (Fig. 2 - Fig. 3 - Fig. 4) del programma Humphrey Statpack II,
è un esempio di questo tipo di analisi. Il Glaucoma Hemifield Test
paragona i dati dell'emicampo visivo superiore con quelli corrispondenti
dell'emicampo inferiore. Questo tipo di paragoni è fatto in settori
scelti, tenendo conto della normale anatomia dello strato delle fibre
nervose retiniche. Strumenti interpretativi che non sono in grado di
tenere in considerazione la relazione spaziale, quali le curve di difetto
cumulativo, sono spesso fuorvianti e non dovrebbero essere usati.
Il sistema più largamente accettato di interpretazione computerizzata del
campo visivo nel glaucoma è il Glaucoma Hemifield Test; oltre a diversi
altri studi, esso è usato come criterio di inclusione per l'Early
Manifest Glaucoma Trial (EMGT).
Riassunto
L'individuazione di un glaucoma sulla base di alterazioni del campo visivo
dovrebbe richiedere un difetto campimetrico riproducibile, la cui forma
corrisponda al decorso anatomico delle fibre nervose retiniche; inoltre il
difetto dovrebbe preferibilmente corrispondere ad alterazioni della
papilla ottica. La forma di tale difetto è meglio evidenziata da modalità
di presentazione che non tengano conto degli effetti di una cataratta o di
una terapia miotica ed evidenzino bene i difetti focali. Un attento
paragone su archivi di perimetrie definiti empiricamente come normali è
di grande importanza, specialmente per individuare i difetti glaucomatosi
più precoci.
Modificazioni morfologiche della papilla ottica
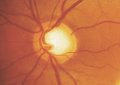
Una variazione nell'aspetto della papilla può essere la prima tappa nella diagnosi di un glaucoma ed è il reperto oftalmoscopico più importante quando si sospetti la malattia.
 |
|
Il glaucoma è stato tradizionalmente definito con la
triade: aumento della pressione intraoculare (PIO), alterazioni papillari
e deficit del campo visivo. Più recentemente, studi istologici hanno
evidenziato che ci può essere una significativa perdita delle cellule
ganglionari retiniche e delle fibre del nervo ottico prima che, con le
tecniche convenzionali di esame del campo visivo, si evidenzi un deficit
funzionale. Altre ricerche hanno rivelato che, benché l'aumento della
pressione intraoculare sia uno dei principali fattori di rischio per una
neuropatia ottica glaucomatosa, essa non è necessariamente elevata in
tutti gli occhi che presentano questa alterazione patologica. Per contro,
alcuni soggetti possono tollerare una PIO più elevata prima che si
determini una perdita glaucomatosa di fibre nervose. Pertanto, la presenza
di un ipertono oculare di per sé non è sufficiente a porre la diagnosi
di glaucoma. Tutti questi dati possono condurre a dare una nuova
definizione di glaucoma, fondata sul reperto morfologico e/o psicofisico
di una lesione glaucomatosa del nervo ottico, indipendentemente dalla PIO
rilevata.
Poiché una PIO elevata è il principale fattore di rischio, e dato che
essa può essere facilmente misurata, la tonometria continua ad essere uno
dei pilastri fondamentali nella diagnosi di glaucoma. Una pressione
oculare più elevata della norma, in un soggetto con campo visivo normale,
è definita come ipertensione oculare. Alcuni soggetti con ipertono
oculare evidenziano sintomi di una neuropatia ottica glaucomatosa
clinicamente evidente, nonostante la perimetria computerizzata acromatica
convenzionale risulti normale. Un'accurata identificazione di questi
soggetti è di fondamentale importanza in quanto previene un trattamento
non necessario per quei soggetti che non sono a rischio di glaucoma,
mentre consente un trattamento precoce dei pazienti glaucomatosi prima che
il campo visivo si deteriori.
Per questa ragione, l'attenzione degli studiosi si è focalizzata su
tecniche alternative e più sensibili, per evidenziare le alterazioni
glaucomatose del nervo ottico più precocemente di quanto sia possibile
con la perimetria convenzionale. In diversi studi, su occhi con PIO
elevata e campo visivo normale, sono stati riferiti risultati anormali con
alcune tecniche di esame psicofisiche ed elettrofisiologiche, quali l'ERG
a stimolazione pattern, i test che misurano la sensibilità alla visione
dei colori e ai test di sensibilità a luce flicker e oscillante. Più
recentemente, la perimetria blu-giallo ha mostrato notevoli capacità nel
rilevare alterazioni glaucomatose del nervo ottico in soggetti ipertesi
oculari, che avevano dato risposte normali alla perimetria convenzionale
"bianco su bianco".
In funzione dell'esperienza dell'esaminatore e del "livello di
guardia" oltre al quale egli pone la diagnosi di glaucoma, la più
importante strategia diagnostica, tuttavia, potrebbe essere l'esame
morfologico della papilla (Fig. 1 - Fig. 2 - Fig. 3 - Fig. 4 - Fig. 5a -
Fig. 5b). Esso può essere condotto mediante un'oftalmoscopia di routine,
senza la necessità di altre tecniche sofisticate o costose. Inoltre può
fornire elementi sul tipo di glaucoma in atto, dato che svariati glaucomi
quali quello focale a pressione normale, il glaucoma atrofico primario ad
angolo aperto correlato all'età, il glaucoma primario ad angolo aperto
nella miopia elevata ed il glaucoma primario ad angolo aperto ad inizio in
età giovanile, presentano aspetti diversi della papilla ottica.
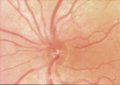
La valutazione della papilla ottica deve comprendere:
1. rilievo della dimensione e della forma papillare;
2. dimensione e forma del bordo neuroretinico, che è l'equivalente
intrapapillare delle fibre del nervo ottico;
3. dimensioni dell'escavazione papillare, rapportata all'estensione della
superficie papillare;
4. aspetto e profondità dell'escavazione;
5. posizione dell'emergenza dell'albero vascolare retinico sulla
superficie della lamina cribrosa;
6. presenza e localizzazione di emorragie "a scheggia";
7. presenza, dimensione, morfologia e localizzazione di un'atrofia
corioretinica peripapillare;
8. presenza di una riduzione generalizzata e/o localizzata del diametro
delle arteriole retiniche;
9. possibilità di visualizzare lo strato delle fibre nervose retiniche.
 |
 |
 |
|
Fig. 1 |
Fig. 2 | Fig. 3 |
 |
 |
 |
|
Fig. 4 |
Fig. 5a | Fig. 5b |
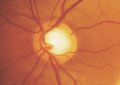
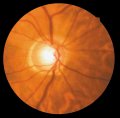
Grandezza della papilla
La grandezza della papilla non è costante per tutti i soggetti, ma mostra
una variabilità inter-individuale di circa 1:7; il che significa che vi
sono occhi normali anche se hanno una papilla piuttosto piccola o, per
converso, molto grande. I soggetti di razza caucasica hanno una papilla
relativamente piccola, seguiti da messicani, asiatici e soggetti americani
di razza nera. Nel glaucoma la papilla ha dimensioni normali, fatta
eccezione nel caso del glaucoma primario ad angolo aperto nei soggetti con
miopia elevata, nei quali è presente una macro papilla secondaria (o
acquisita). La predisposizione al glaucoma probabilmente non è correlata
con la grandezza della papilla. Essa può essere determinata mediante
planimetria di una sua fotografia; oppure con oftalmoscopi confocali a
scansione laser (SLO); oppure ancora con una normale lampada a fessura
nella quale la lunghezza del fascio luminoso può essere regolata sul
diametro della papilla.
Considerato come un equivalente intrapapillare delle fibre nervose
retiniche e delle fibre del nervo ottico, il bordo neuroretinico è uno
dei punti di repere principali nella valutazione del nervo ottico. Nei
soggetti normali la grandezza del bordo della neuroretina non è costante
inter-individualmente, ma evidenzia una variabilità tra i soggetti molto
marcata, similmente a quanto avviene per la papilla e l'escavazione
papillare. Essa è in relazione con l'area papillare: quanto più grande
è la papilla, tanto più grande è il bordo.
Bordo neuroretinico
In soggetti normali, anche la grandezza del bordo retinico varia da
persona a persona ed è in relazione con la superficie papillare; quanto
più estesa è la papilla, tanto più grande è il bordo. In occhi normali
il bordo neuroretinico mostra una configurazione caratteristica,
risultando solitamente più ampio nella porzione inferiore della papilla,
di dimensioni progressivamente decrescenti nella porzione superiore, poi
in quella nasale e infine nella porzione temporale (regola dell'ISN'T)
(gioco di parole intraducibile, in quanto "ISN'T" in inglese
significa "Non c'è", sottintendendo che non c'è glaucoma
quando è rispettato questo fisiologico andamento del bordo, NdT).Questa
morfologia peculiare del bordo è di fondamentale importanza nella
diagnosi di danno iniziale glaucomatoso del nervo ottico.
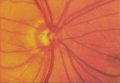
Nel glaucoma si ha una riduzione della rima neuroretinica in tutti i
quadranti papillari, più marcatamente in alcuni settori in funzione dello
stadio della malattia. Questa perdita di neuroretina non è patognomonica
di una neuropatia ottica glaucomatosa, in quanto si reperisce anche in
occhi che abbiano sofferto di una neuropatia ottica ischemica anteriore da
arterite, e in taluni pazienti con tumori endocranici, intra o sopra
sellari. In occhi con danno glaucomatoso di modesta entità, la riduzione
del bordo si evidenzia soprattutto nelle porzioni infero e supero
temporali della papilla. In occhi con atrofia glaucomatosa un poco più
evoluta, la porzione papillare temporale orizzontale è quella che mostra
una riduzione relativamente più netta del bordo. In caso di glaucoma
molto avanzato, quello che resta del bordo è situato principalmente nella
porzione papillare nasale, con una porzione relativamente meno ridotta
nella regione nasale superiore che in quella nasale inferiore.
Questo ha come conseguenza che per una diagnosi precoce di glaucoma si
dovrebbero ricercare alterazioni di tipo glaucomatoso soprattutto nelle
porzioni papillari temporali, inferiore e superiore.
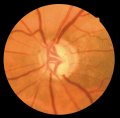
Escavazione papillare
Analogamente a quanto succede per la papilla e per il bordo neuroretinico,
anche l'escavazione papillare mostra un'alta variabilità
inter-individuale. In un occhio normale, le superfici papillari e
dell'escavazione sono correlate tra loro: quanto più grande è la
papilla, tanto più grande è l'escavazione. Nelle papille piccole,
solitamente, non è presente un'escavazione, mentre le papille grandi di
solito hanno un'escavazione molto ampia. Per porre una diagnosi di
glaucoma su basi morfologiche, questo dato caratteristico va tenuto
presente. Se non si tiene presente che papille piccole non hanno
solitamente escavazione, un glaucoma allo stadio iniziale o poco evoluto
può erroneamente essere sottostimato in pazienti con papille piccole e
rapporto cup/disc (C/D) relativamente basso.
Gli occhi glaucomatosi con papilla piccola e quelli apparentemente normali
ma con escavazioni glaucomatose di piccole dimensioni, spesso mostrano
anormalità della regione peripapillare, quali una diminuzione di
visibilità dello strato delle fibre nervose retiniche, una riduzione del
calibro delle arteriole retiniche, a tipo diffuso o localizzato, ed
un'atrofia corioretinica peripapillare. Per contro, un'estesa escavazione
in una papilla di grandi dimensioni non dovrebbe portare alla diagnosi di
glaucoma, se le altre variabili da prendere in considerazione
(principalmente l'aspetto del bordo neuroretinico e la visibilità dello
strato delle fibre nervose retiniche) sono normali.
Poiché la papilla è ovalizzata in senso verticale e l'escavazione in
senso orizzontale, nei soggetti normali i rapporti C/D sono più elevati
per i diametri orizzontali che per quelli verticali. Negli occhi normali,
solo meno del 7% ha un rapporto C/D orizzontale più piccolo del
verticale. Poiché il rapporto C/D dipende dalla grandezza della papilla e
dell'escavazione, l'alta variabilità inter-individuale di ambedue i
parametri, rende ragione del perché in una popolazione normale il
rapporto C/D può andare da 0.0 fino a 0.9. In conseguenza della
correlazione tra superfici della papilla e dell'escavazione, il rapporto
è basso nelle papille di piccolo diametro e alto in quelle di grande
diametro. Un rapporto C/D insolitamente elevato, pertanto, può essere
fisiologico in occhi con papille grandi, mentre un rapporto C/D nella
media è raro in occhi normali ma con papille piccole.
 |
 |
|
Fig. 1 |
Fig. 2 |
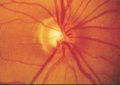
Emorragia a scheggia
Un'altra caratteristica dell'atrofia ottica glaucomatosa sono le emorragie
a forma di scheggia o a fiamma, localizzate sul bordo papillare. Difficili
da riscontrare in occhi normali, le emorragie papillari sono evidenziabili
in circa il 4-7% degli occhi glaucomatosi. La loro frequenza è massima
nelle fasi precoci del glaucoma. Nei glaucomi cronici semplici iniziali,
esse si localizzano solitamente nelle porzioni temporali inferiori o
superiori della papilla. Si riscontrano un poco meno spesso nel glaucoma
secondario ad angolo aperto, mentre sono un poco più frequenti nel tipo
focale del glaucoma a pressione normale.
Secondo le dimensioni iniziali, rimangono visibili, dopo la comparsa, per
un periodo variabile da 8 giorni a 12 settimane. Dopo un lasso di tempo
equivalente, spesso si evidenzia nello strato delle fibre nervose
retiniche un difetto localizzato, oppure l'ampliamento di un difetto
localizzato preesistente, oppure ancora un'incisura nel bordo
neuroretinico a cui corrisponde uno scotoma circoscritto del campo visivo.
L'importanza diagnostica delle emorragie papillari si fonda sulla loro
elevata specificità, in quanto in occhi normali si riscontrano solo
raramente; pertanto esse di solito segnalano la presenza di un danno
glaucomatoso del nervo ottico, anche se il campo visivo sembra
apparentemente normale, oppure rivelano una progressione della malattia
glaucomatosa.
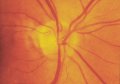
Atrofia peripapillare
L'atrofia corioretinica peripapillare sul contorno della papilla è stata
divisa in una zona beta centrale ed una zona alfa periferica. La zona
periferica (alfa) è caratterizzata da un'ipo e iperpigmentazione
irregolare e da un assottigliamento interno dello strato del tessuto
corioretinico. Sul suo lato esterno è confinante con la retina, e sul suo
lato interno è in contatto rispettivamente o con la zona beta o con
l'anello sclerale peripapillare. Caratteristiche della zona più interna
(beta) sono una marcata atrofia dell'epitelio pigmentato retinico e della
coriocapillare, una buona visibilità dei grandi vasi coroideali e della
sclera, un assottigliamento dei tessuti corioretinici e confini circolari
con la zona alfa adiacente. Essa è delimitata perifericamente
dall'adiacente zona alfa e centralmente dall'anello sclerale peripapillare.
Quando entrambe le zone siano presenti, la zona beta è sempre più vicino
alla papilla che la zona alfa. Ad un esame psicofisico, la zona beta
corrisponde ad uno scotoma assoluto e la zona alfa ad uno scotoma
relativo.
In occhi normali le zone alfa e beta sono più grandi e frequenti nel
settore temporale orizzontale, seguito dall'area inferiore temporale e
dalla regione superiore temporale. Sono più piccole e rare nell'area
peripapillare nasale. Una zona alfa è presente in quasi tutti gli occhi
normali ed è quindi più comune di una zona beta (frequenza media in
occhi normali: circa 15%-20%). Le zone alfa e beta devono essere
differenziate dal crescente sclerale in occhi con miopia elevata alta e
dal crescente sclerale inferiore in occhi con disversione papillare.
Taluni, ma non tutti gli occhi con glaucoma, mostrano un'atrofia
peripapillare anormalmente grande, specialmente nella zona beta.
Ciò dipende dal tipo di glaucoma: l'atrofia peripapillare è più grande
in occhi con un glaucoma cronico semplice di tipo atrofico correlato
all'età, e più piccola in occhi con glaucoma cronico semplice di tipo
giovanile e nel glaucoma a pressione normale a tipo focale. L'ubicazione
dell'atrofia corioretinica peripapillare negli occhi con glaucoma è
correlata spazialmente con la perdita del bordo neuroretinico nella zona
intrapapillare. Dimensione, forma e frequenza di entrambe le zone non
differiscono tra occhi normali ed occhi con atrofia non glaucomatosa del
nervo ottico in modo significativo. Una valutazione dell'atrofia
peripapillare, pertanto, serve anche per differenziare una neuropatia
ottica glaucomatosa da un danno non glaucomatoso del nervo ottico.
Arteriole retiniche
Un restringimento diffuso delle arteriole della retina è evidenziabile in
occhi con svariati tipi di danno del nervo ottico, indipendentemente dalla
sua patogenesi. Il restringimento del vaso aumenta con il progredire della
neuropatia ottica. Oltre ad un restringimento diffuso delle arteriole
retiniche, nella regione peripapillare di occhi con glaucoma o neuropatia
ottica non glaucomatosa può essere riscontrato un restringimento focale
arteriolare. Questo significa che un restringimento localizzato del vaso
non è specifico per un glaucoma, e che esso quindi non riveste un ruolo
fondamentale e specifico nella patogenesi della malattia.
Strato delle fibre nervose retiniche
Lo strato delle fibre nervose retiniche contiene l'assone delle cellule
ganglionari della retina, coperto da astrociti e arrangiato in fasci dai
processi delle cellule di Muller. Poiché fa parte delle vie ottiche
afferenti, la sua valutazione è essenziale per la diagnosi di anomalie e
alterazioni patologiche del nervo ottico. Può essere valutato
oftalmoscopicamente o con fotografie grandangolari rosso-prive. Per la sua
valutazione oftalmoscopica è utile usare una luce verde. In occhi con
mezzi diottrici opachi, con una colorazione giallastra del cristallino
oppure con una scarsa pigmentazione dell'epitelio pigmentato retinico, lo
strato delle fibre nervose retiniche è meno visibile che in occhi con
mezzi diottrici limpidi e con un epitelio pigmentato retinico molto
addensato. In aggiunta all'accertamento della forma del bordo
neuroretinico, la valutazione della visibilità dello strato delle fibre
nervose retiniche è della massima importanza per una valutazione
oftalmoscopica del nervo ottico.
In occhi normali, la visualizzazione dello strato delle fibre nervose
retiniche è distribuita sul fondo oculare in modo disuguale. Dividendo il
fundus in otto settori, i fasci delle fibre nervose sono meglio visibili
nel settore temporale inferiore, seguito dal temporale superiore, dal
nasale superiore e infine dal settore nasale inferiore. Sono invece meno
visibili nei settori superiore, inferiore, temporale orizzontale e nasale
orizzontale.
Di pari passo, il diametro delle arterie retiniche è significativamente
maggiore in corrispondenza del margine papillare temporale inferiore,
seguito dall'area temporale superiore, dall'area nasale superiore e da
ultimo dall'area nasale inferiore.
Ciò è in accordo con l'ubicazione della foveola sotto una linea
orizzontale passante per il centro della papilla, e con la configurazione
del bordo neuroretinico che è più largo al margine papillare temporale
inferiore, seguito dalla regione temporale superiore.
La visibilità dello strato delle fibre nervose retiniche diminuisce con
l'età, in relazione con una perdita di fibre del nervo ottico correlata
all'invecchiamento, ad un tasso annuale di riduzione di circa 4.000-5.000
fibre (rispetto ad una popolazione iniziale alla nascita di circa 1,4
milioni di fibre del nervo ottico).
In occhi glaucomatosi, la visibilità dello strato delle fibre nervose
retiniche è ridotta in funzione della perdita di fibre del nervo ottico.
Le alterazioni glaucomatose nello strato delle fibre nervose retiniche
possono essere divise in difetti localizzati o in una perdita diffusa.
I difetti localizzati sono definiti come cuneiformi e si dirigono verso la
papilla o arrivano in contatto con il suo margine. Se sono molto marcati,
possono avere una base larga sul rafe temporale del fundus, e sono
presenti tipicamente in circa il 20% o più di tutti gli occhi con
glaucoma. Possono però essere trovati anche in occhi con un'atrofia del
nervo ottico dovuta ad altre cause, ad esempio drusen della papilla,
cicatrici corioretiniche da toxoplasmosi, retinopatie ischemiche con
essudati retinici cotonosi, dopo un papilledema protratto nel tempo o dopo
neuriti ottiche dovute a sclerosi multipla. Dato che difetti localizzati
dello strato delle fibre nervose retiniche non sono presenti in occhi
normali, quasi sempre essi significano un'alterazione patologica. Va
tenuto in considerazione, nondimeno, che non sono patognomonici per un
glaucoma, in quanto sono presenti anche in altri tipi di atrofia del nervo
ottico.
Oltre ai difetti localizzati, può verificarsi una perdita diffusa di
fibre nervose retiniche in occhi con un danno del nervo ottico
glaucomatoso o non glaucomatoso. Per evidenziare variazioni, è utile
servirsi della cosiddetta "sequenza dei settori del fundus riguardo
alla migliore visibilità dello strato delle fibre nervose
retiniche". Se si scopre che in un occhio, senza irregolarità del
fundus, lo strato delle fibre nervose retiniche è nettamente più
visibile nel settore temporale superiore che in quello temporale
inferiore, ci si indirizza verso una perdita prevalentemente nella regione
del fundus temporale inferiore. E' anche utile valutare se i vasi retinici
sono chiaramente e nettamente definibili: normalmente essi sono collocati
nello strato delle fibre nervose retiniche. In occhi con una perdita
diffusa dello strato delle fibre nervose retiniche, i vasi sono ricoperti
solo dalla membrana limitante interna; questo determina come conseguenza
una visibilità migliore ed un'immagine più nitida dei grandi vasi
retinici.
Tenendo conto della facilità con cui si può procedere ad una valutazione
oftalmoscopica e della sua grande importanza nell'accertamento di anomalie
e malattie del nervo ottico, durante ogni oftalmoscopia di routine lo
strato delle fibre nervose retiniche dovrebbe essere accuratamente
esaminato. Ciò risulta vero specialmente per pazienti con un danno
precoce del nervo ottico. Questo dato è della massima importanza per la
scoperta di un glaucoma in occhi con una papilla piccola ed una piccola
escavazione, apparentemente normale ma in realtà glaucomatosa; ed è
utile per classificare come normale un occhio con una papilla grande e
un'escavazione marcata, apparentemente glaucomatosa ma in realtà normale.
In occhi con un'atrofia del nervo ottico già avanzata, altre tecniche
d'esame, come la perimetria, possono essere più utili per il follow-up
del danno al nervo ottico.
Riassumendo le linee guida per l'accertamento della morfologia della testa
del nervo ottico, le variabili più utili per indicare un danno
glaucomatoso del nervo ottico sono una forma anormale del bordo
neuroretinico papillare ed una ridotta visibilità dello strato delle
fibre del nervo. Le variabili più specifiche sono la presenza di un
difetto circoscritto dello strato delle fibre nervose retiniche e la
comparsa di emorragie papillari a forma di scheggia.
Queste anormalità morfologiche spesso precedono le alterazioni
psicofisiche o elettrofisiologiche, particolarmente la perimetria
convenzionale con stimolo bianco-su-bianco. Poiché esse possono essere
valutate con facilità semplicemente utilizzando un oftalmoscopio, la
valutazione morfologica della testa del nervo ottico è la tecnica
diagnostica di scelta per scoprire fin dalle prime fasi un danno
glaucomatoso del nervo ottico in soggetti con ipertono oculare ed in
malati con glaucoma a pressione normale in "fase pre-perimetrica".
Studi ulteriori potranno mostrare, in futuro, se tecniche più recenti
come la perimetria a stimolo blu-giallo e la perimetria con stimolazione
flicker possono evidenziare più precocemente, rispetto all'esame
morfologico della papilla, un danno del nervo ottico.
Esame dello strato delle fibre nervose retiniche

Il glaucoma è una malattia ad eziologia
multifattoriale che provoca un danno degli assoni delle cellule
ganglionari nel fondo dell'occhio. La perdita delle fibre nervose
conferisce un aspetto glaucomatoso tipico alla papilla ottica. Oltre alla
papilla ottica, si può osservare un'atrofia degli assoni delle cellule
ganglionari anche nello strato di fibre nervose retiniche (RNFL). In
effetti, un difetto del RNFL può essere il segno più precoce di glaucoma
che precede le alterazioni della configurazione della papilla ottica e del
campo visivo. Quindi un aspetto normale della papilla e un campo visivo
normale non devono necessariamente far escludere un glaucoma.
Anormalità dello strato di fibre nervose retiniche in pazienti affetti da
glaucoma sono state riferite per la prima volta da Hoyt et al. nel 1973.
Le prime alterazioni osservabili riscontrate da questo autore erano
difetti sottili, simili ad una fessura, o solchi nell'area arcuata del
RNFL. In casi più avanzati si sono sviluppati difetti localizzati
cuneiformi.
Il RNFL sano appare sotto forma di striature orientate regolarmente (Fig.
1), che sono formate da fasci di assoni, compartimentalizzati a tunnel,
formati dai processi delle cellule di Müller. Queste striature si
osservano perché la luce è riflessa dai fasci nervosi e dai setti gliali
di separazione. Esse vengono riconosciute più facilmente nella regione
peripapillare e nell'area delle fibre arcuate al di sopra e al di sotto
della macula. In queste aree vi sono numerosi fasci di fibre nervose per
ogni striscia e lo strato delle fibre nervose è più denso. Le fibre
nervose sono più difficili da visualizzare nel sottile rafe temporale e
nell'area nasale in cui le striature sono costituite da un fascio di fibre
per ogni striscia. Il RNFL è di maggior spessore nell'area peripapillare,
in particolare nel segmento temporale superiore o inferiore, dove può
raggiungere lo spessore di 300 µm (Quigley e Addicks, 1982). Le fibre
nervose originano dalle cellule della retina periferica, curvano attorno
alla macula e convergono nel canale coriosclerale che costituisce la
maggior parte del tessuto della papilla ottica.
L'organizzazione retinica delle fibre nervose è probabilmente tale che le
fibre che originano in sede più periferica sono situate in profondità
nella retina, più vicino all'epitelio pigmentato. Le fibre che originano
più prossimalmente si trovano più superficialmente nella retina, più
vicino al corpo vitreo. Nella papilla ottica i fasci di fibre nervose
superficiali sono situati centralmente, mentre le fibre che hanno origine
più perifericamente sono situate più vicino al margine del canale
coriosclerale. Infatti questa organizzazione dei fasci di fibre determina
la sede e la forma del campo visivo glaucomatoso.
In un esame clinico di routine è possibile osservare il RNFL con luce
verde alla lampada a fessura con una lente di Volk o una lente a contatto
di Goldmann. I fasci di fibre nervose possono essere seguiti fino al
livello della macula. È utile regolare la fessura più grande e piatta,
quasi quadrata, per poter vedere aree più grandi in una sola volta.
L'aspetto opaco, leggermente argenteo, dei fasci di fibre nervose, è
facilmente riconoscibile. Con un oftalmoscopio si può seguire l'andamento
a striscia per circa un diametro di distanza dalla papilla ottica. E'
utile dapprima valutare il nervo ottico e poi vedere se l'aspetto del RNFL
confermi i reperti della papilla ottica. D'altra parte può darsi che un
difetto cuneiforme localizzato nel RNFL richiami l'attenzione verso una
sede specifica sulla papilla, aiutando così a riconoscerne le alterazioni
iniziali.
Il glaucoma può provocare un danno localizzato (Fig. 2) o diffuso (Fig.
3) del RNFL o un insieme di entrambi. I problemi nella valutazione dello
strato di fibre nervose spesso riguardano una sovrastima dei difetti
locali e una sottostima della perdita di fibre nervosa diffusa. Nel 50%
degli occhi che sviluppano un glaucoma, la prima anormalità riconoscibile
del RNFL è rappresentata da una perdita diffusa di assoni, in altre
parole, un assottigliamento generalizzato del RNFL. Nelle fasi iniziali ciò
non è sempre facile da riconoscere, fino a quando non è associato ad un
ingrandimento generalizzato dell'escavazione papillare (Tuulonen e
Airaksinen, 1990). I difetti cuneiformi localizzati del RNFL (Fig.
2) sono riconosciuti assai più facilmente. La punta più ristretta del
cuneo si trova più spesso al margine papillare o nell'area peripapillare
in sede temporale superiore o inferiore.
Nel corso degli anni è apparso evidente che, in molti casi, le anormalità
del RNFL sono i primi segni riconoscibili del glaucoma iniziale. Quindi
abbiamo eseguito un progetto di screening della popolazione con una
macchina fotografica per il fondo, con obiettivo grandangolare,
all'infrarosso. Con questa macchina fotografica si può osservare su uno
schermo televisivo il fondo degli occhi del paziente con illuminazione
infrarossa ed effettuare una fotografia con un flash normale. Questa
tecnica è abbastanza rapida e sicura, poiché non è necessario dilatare
la pupilla.
In una popolazione di parenti di I grado sani di pazienti affetti
notoriamente da glaucoma, la qualità dell'immagine era buona od ottima
nel 90% dei casi e scarsa o scadente, ma valutabile, nel 5% dei casi. I
pazienti con reperti della papilla ottica e del RNFL anormali o sospetti
sono stati inviati a consulto nella Clinica Oculistica dell'Università
per un esame oculare completo. In 6 dei 31 casi inviati a consulto con
anormalità del RNFL si sono riscontrati i classici segni di glaucoma, con
piccole anormalità del campo visivo. Nove pazienti hanno presentato solo
tipiche anormalità del RNFL con aspetto normale della papilla e campo
visivo normale. Sembra che lo screening della popolazione con questa
tecnica permetta un risparmio di tempo e di costo.
Anche se l'analisi del RNFL richiede un certo tempo per essere appresa,
essa fornirà molte informazioni supplementari al medico da associare alla
valutazione della papilla e campo visivo. Tuttavia uno degli inconvenienti
è che la valutazione del RNFL è soggettiva e qualitativa, ma ciò,
ovviamente, vale anche per la valutazione della sola papilla. Di recente
sono state messe a punto tecniche promettenti, mediante una tecnologia di
alto livello, per quantificare le anormalità del RNFL misurando lo
spessore o il contorno del RNFL. Tale apparecchiatura, che utilizza un
raggio laser a scansione coerente, ha il vantaggio di essere relativamente
insensibile a pupille piccole e alla presenza di una cataratta. Quando sarà
a disposizione del medico, questa tecnica potrà migliorare notevolmente
la diagnosi e il controllo a distanza del glaucoma.
 |
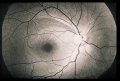 |
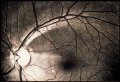 |
|
Fig. 1 |
Fig. 2 | Fig. 3 |
Il rinnovato interesse, dimostrato negli ultimi anni
dagli studiosi per gli esami elettrofisiologici nel glaucoma, è legato al
miglioramento delle tecniche e alla necessità di trovare indicatori
possibilmente obiettivi in grado di mettere in evidenza le ipertensioni
endoculari a rischio.
Infatti, le tecniche elettrofisiologiche, similmente a quelle
psicofisiche, non sono invasive. Al contrario delle tecniche psicofisiche,
prescindono dalla necessità di particolari comportamenti da parte del
soggetto in esame e soprattutto dal cosidetto "learning effect",
così importante per rendere attendibile un esame psicofisico.
Le passate esperienze basate sullo studio delle ampiezze e latenze dell'elettroretinogramma
a flash (ERG), avevano dato risultati del tutto
deludenti. Anche gli studi sulla funzione del nervo ottico nel glaucoma
precoce, basati sui potenziali visivi evocati (PEV) con
stimolo pattern non avevano portato a nuove conoscenze cliniche, perché
le modifiche dei PEV sembravano correlate molto più ad alterazioni dei
mezzi diottrici e alle classi d'età, che non ad un iniziale danno
glaucomatoso. Questo fatto è perfettamente logico perché i PEV,
riflettendo essenzialmente la funzione maculare, sono alterati
principalmente nei disturbi del campo visivo centrale.
Recentemente si sono registrati progressi sia nel campo dell'ERG con lo
studio delle soglie scotopiche che sono precocemente alterate
nell'ipertensione endoculare, sia in quello del PEV pattern con
l'utilizzazione di uno stimolo cromatico di barre blu e nere in un campo
di adattamento giallo. E' noto infatti che le prime alterazioni del senso
cromatico nel glaucoma precoce interessano essenzialmente l'asse tritan.
Il valore clinico di queste tecniche deve essere ancora valutato. Infatti
la registrazione delle soglie scotopiche presenta il problema dei lunghi
tempi di addattamento e degli ammiccamenti, mentre l'acquisizione del PEV
pattern con stimolo cromatico blu-giallo deve tener conto di possibili
artefatti legati a difetti di trasparenza del cristallino. Fra le varie
tecniche elettrofisiologiche, quella che ha destato il maggior interesse
per la relativa semplicità e la costanza dei risultati ottenuti, è
costituita dall'elettroretinografia con stimolo pattern (PERG).
Il razionale dell'utilizzazione dei PERG nello studio del glaucoma, si
basa sugli studi di Maffei e Fiorentini (1981) che suggerirono l'ipotesi
che questi potenziali traessero origine dalle cellule ganglionari della
retina e potessero quindi rappresentare un indice molto precoce del danno
di tali strutture.
I PERG rappresentano una risposta elettrica retinica ad uno stimolo
pattern originata principalmente a livello delle cellule ganglionari. Con
la stimolazione "transient" sono costituiti da tre componenti:
una N. 35, una P. 50 e una N. 95 (Fig. 1). Con la stimolazione
"steady state" si ottiene un'onda sinusoidale (Fig. 2a - Fig.
2b).
La latenza dei PERG è scarsamente influenzata dalle più svariate
condizioni patologiche, compreso il glaucoma, mentre un danno delle
cellule ganglionari si ripercuote pesantemente sulle ampiezze. Da questo
punto di vista, i PERG rappresentano quindi una metodica particolarmente
adatta a monitorare il danno glaucomatoso iniziale.
La tecnica di registrazione dei PERG è relativamente semplice e alla
portata di qualsiasi laboratorio che disponga di un apparecchio di nuova
generazione. Va tuttavia rilevato che la sensibilità della metodica è
strettamente legata al rispetto di alcuni parametri di stimolazione:
 |
 |
 |
|
Fig. 1 |
Fig. 2a | Fig. 2b |
Definizione
Introduzione
Manifestazioni oculari
Vi sono tuttavia numerose differenze sistemiche. Questa condizione morbosa colpisce le donne con frequenza doppia rispetto agli uomini. I pazienti affetti possono evidenziare una probabilità superiore alla media di essere affetti da vasospasmi periferici, come fenomeni di Raynaud o emicrania. In una certa percentuale di GTN non è raro evidenziare patologie autoimmuni.
Diagnosi Differenziale
Può essere divisa come segue:
a) Neuropatia ottica non glaucomatosa.
La PIO, il campo visivo e l'età dei pazienti è paragonabile a quella dei
pazienti glaucomatosi. La papilla non evidenzia escavazioni glaucomatose,
ma piuttosto un'atrofia ottica piatta, con l'area di atrofia che è più
estesa rispetto all'estensione del difetto del campo visivo (disparità
papilla - campo visivo). Quando si verifica un'estesa perdita neuronale,
la papilla può andare incontro ad un marcato aumento dell'escavazione
centrale, con aspetto pallido della restante rima. La situazione clinica
non mostra progressioni.
b) Glaucoma cronico ad angolo aperto con pressione
elevata e saltuari episodi di pressione "normale".
Un concetto più teorico con ampie fluttuazioni diurne che
"nascondono" un danno che induce una PIO elevata.
c) Glaucoma ad Angolo Aperto di tipo Secondario, con
una PIO usualmente normale dopo un'iniziale episodio di ipertensione
sufficiente per produrre un'escavazione glaucomatosa (per esempio un
glaucoma da cortisone, un'uveite ipertensiva).
Ogni paziente giovane con glaucoma ed un rilievo anamnestico di patologie
del segmento anteriore o di uso di lenti a contatto dovrebbe essere
accuratamente indagato per appurare se ha fatto uso topico di cortisone.
d) Altre lesioni che compromettono le vie di conduzione
della visione.
Lesioni del chiasma ottico e delle vie ottiche fino alla corteccia
occipitale producono difetti del campo visivo che non intaccano il
meridiano verticale. Col tempo esse provocano anche un'atrofia ottica
senza escavazione glaucomatosa.
Patogenesi
Sino ad oggi, la terapia più efficace è stata quella di abbassare la
PIO. In teoria, questo dovrebbe aumentare la pressione di perfusione e,
conseguentemente, la nutrizione della testa del nervo ottico. Questo
potrebbe essere di beneficio per i neuroni danneggiati, ritardando od
arrestando la progressione della malattia. Dopo chirurgia filtrante, sono
stati rilevati un aumento sia della velocità ematica nell'arteria
oftalmica sia della pulsazione oculare. Una diminuzione della PIO è a
favore sia dell'ipotesi vascolare, in quanto migliora l'apporto ematico al
nervo ottico, sia dell'ipotesi meccanica, che postula che la PIO possa
essere "troppo alta per quell'occhio", perché quel nervo ottico
sarebbe meno capace di "sopportare" anche una PIO compresa in
valori normali.
Secondo quest'ipotesi, il supporto meccanico fornito dalla lamina cribrosa
sarebbe insufficiente, in quanto sia la qualità (quindi il tipo) di
collagene sia la struttura anatomica (quindi la quantità) sarebbero
inadeguati. Da ultimo, e in linea speculativa, per adeguarsi all'ipotesi
meccanica, la lamina cribrosa potrebbe essere danneggiata da un abnorme
gradiente di pressione tra le sue facce; quindi, non tanto da una PIO
troppo alta, ma da una pressione endocranica più bassa del normale.
Indagini diagnostiche
a) Per confermare la diagnosi
b) Per identificare il fattore causale
c) Cercare ogni possibile lesione retrobulbare.
Se si evidenzia una qualche differenza tra la morfologia del nervo ottico
ed il tipo di difetto del campo visivo, sono necessari una tomografia
cerebrale ed altri esami neurologici. In presenza di un glaucoma, deve
esistere una stretta relazione tra escavazione papillare e difetto del
campo visivo. Un'atrofia più estesa rispetto alla perdita del campo
visivo potrebbe significare una precedente neuropatia ottica anteriore su
base ischemica. Difetti del campo visivo che non interessino il meridiano
verticale, e difetti centrali, piuttosto che paracentrali od arcuati, sono
tutti sintomi che implicano un accertamento neurologico approfondito.
Terapia
Un trattamento è indicato in caso di progressione della malattia. Sono
pochi i pazienti che divengono legalmente ciechi a causa di un GTN. Molti
di questi pazienti sono anziani al momento della diagnosi, ed hanno un
ritmo di progressione del difetto talmente lento che, anche senza
trattamento, per il resto della loro vita non lamenteranno una riduzione
delle funzioni visive significativa sotto il profilo clinico.
Una diminuzione significativa delle funzioni visive può determinare
limitazioni nella vita associativa, per esempio la revoca della patente di
guida. Un peggioramento può essere identificato mediante un'analisi di
cambiamento, usando software commercialmente disponibile (come lo Statpac
2) o un'analisi del trend. Sia l'uno sia l'altro tipo di analisi
dovrebbero essere usate per identificare alterazioni localizzate,
piuttosto che diffuse. Prima di prendere qualsiasi decisione terapeutica,
particolare attenzione va posta nel differenziare le variazioni a lungo
termine dai veri e propri cambiamenti. I trattamenti attuali sono rivolti
ad abbassare la PIO, e/o a porre rimedio ad insufficienze reversibili
nella circolazione del nervo ottico.
a) Riduzione della PIO
Recenti ricerche hanno fatto supporre che la riduzione della PIO possa
esercitare un benefico effetto sul corso della malattia. Una riduzione del
25-30% dà la maggior probabilità di rallentare la progressione; questo
può essere ottenuto con una terapia medica. In caso di fallimento, si
ricorre alla chirurgia filtrante, potenziata nell'esperienza di chi scrive
dall'uso del 5 fluorouracile. Se la chirurgia non ottiene la predetta
riduzione del 25-30%, può succedere che non si arrivi al rallentamento
desiderato nella progressione del peggioramento.
b) Riduzione delle alterazioni circolatorie della testa del nervo ottico.
Vasospasmo: una risposta anormale al freddo (vasocostrizione) della circolazione delle dita può essere un indice affidabile di vasospasmo. Questa tendenza può essere trattata con i bloccanti dei canali del Calcio, e con la reinspirazione di CO
2 (facendo respirareil paziente in un sacchetto di plastica, N.d.R.). Sotto il profilo teorico, anche gli inibitori dell'anidrasi carbonica possono esercitare un effetto favorevole. E' stato illazionato che si abbia un effetto terapeutico del Trusopt mediante questo meccanismo.
Ipotensione notturna ("calo pressorio"). Pazienti in terapia ipotensiva sistemica ed alcuni pazienti con GTN possono evidenziare una riduzione eccessiva della pressione sistolica e diastolica durante il sonno. Ciò, in assenza di una parallela riduzione della PIO, potrebbe ridurre la loro pressione di perfusione oculare. A tutti i pazienti con GTN dovrebbe essere chiesto se fanno uso di terapie ipotensive sistemiche; in caso affermativo, dovrebbero essere sottoposti ad accertamenti per evidenziare possibili cadute di pressione vascolare. Pazienti con pressione sistolica bassa e "cali" notturni di pressione potrebbero trarre beneficio da una dieta con eccesso di sale, e da un trattamento steroideo con mineralocorticoidi. Non si ha comunque, al momento attuale, una sicura dimostrazione di un effetto favorevole di questo tipo di trattamento.
Insufficienza carotidea: pazienti con un "glaucoma a tensione normale" asimmetrico possono evidenziare una significativa (>50%) riduzione del lume della carotide comune, con conseguente turbolenze di flusso e riduzione del volume di flusso. I rami terminali dell'arteria oftalmica (particolarmente quelli nella regione laminare del nervo ottico) soffrirebbero come risultato di una riduzione nel flusso di perfusione.
Allo stato delle nostre conoscenze, una riduzione della PIO di circa il 25%, l'abolizione di un vasospasmo e la correzione di un calo pressorio notturno indotto da terapia ipotensiva sistemica danno le migliori garanzie per quei pazienti che presentano un deterioramento progressivo delle funzioni visive.
Un foglio di carta potrebbe chiudere bruscamente il tubo di scarico di un serbatoio, bloccando il deflusso dell'acqua. Nell'occhio l'iride puo' agire come il foglio di carta e chiudere improvvisamente lo scarico dell'umore acqueo causando un rapido aumento della pressione intraoculare. Questo improvviso aumento pressorio, se non curato in tempo, puo' portare a cecita' in breve tempo. I sintomi principali sono l'offuscamento della vista, gli aloni attorno alle luci, il dolore oculare violento, la nausea e il vomito.
Questa forma di glaucoma colpisce occhi che sono predisposti a causa di una particolare conformazione. Si tratta di occhi piuttosto piccoli con camera anteriore di minor volume ed angolo camerulare stretto.
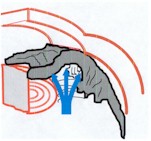
In tali occhi l'angolo della camera anteriore per effetto di vari stimoli può chiudersi impedendo la fuoriuscita dell'umore acqueo. Ne consegue un aumento della pressione oculare più o meno violento.
Anche questa forma di glaucoma é geneticamente determinata, ma si manifesta nella seconda metà della vita, con frequenza che aumenta con l'aumentare della età anagrafica.
La chiusura dell'angolo può avvenire in maniera graduale e progressiva ed in tal caso si verificherà un glaucoma ad andamento cronico non molto dissimile da quello che abbiamo descritto per il GPAA (Glaucoma Primario a Pressione Normale).
In alcuni casi invece si instaura all'improvviso una chiusura completa il ché determina un subitaneo ed estremo aumento della pressione oculare. Ne consegue il cosiddetto attacco di glaucoma acuto, una delle più drammatiche malattie oculari.
Sintomi di un attaco di Glaucoma Acuto
Solo se la terapia é tempestiva ed adeguata l'angolo della camera anteriore potrà riaprirsi in maniera più o meno completa e si potrà avere una guarigione con buon recupero. In caso contrario l'angolo rimarrà definitivamente chiuso, la pressione oculare si stabilizzerà su livelli elevati e la malattia diverrà cronica. In questo caso i danni anatomici e funzionali saranno rilevanti. Nei casi peggiori si può rapidamente arrivare alla cecità.
La terapia consiste in un primo momento soprattutto in provvedimenti farmacologici ed una iridotomia laser. In un secondo momento é tuttavia frequente la necessità di un intervento chirurgico.
Gli occhi predisposti al glaucoma da chiusura d'angolo sono facilmente riconoscibili ad una visita oculistica. Se necessario essi possono essere protetti mediante l'esecuzione di una iridotomie laser a scopo preventivo o mediante l'uso continuativo di adatti farmaci.
L'attacco di glaucoma acuto é il più spesso monolaterale, ma fatalmente prima o poi si ripeterà nel secondo occhio.
Per questa ragione l'occhio controlaterale deve comunque essere sottoposto ad una iridotomia preventiva.
Glaucoma congenito
In questa forma il sistema di drenaggio e' "costruito" male sin dalla nascita e cio' causa l'aumento della pressione intraoculare. Il bambino presenta fotofobia (fastidio alla luce) e lacrimazione. L'aumento della pressione endoculare puo' causare un aumento delle dimensioni dell'occhio (nel bambino le pareti oculari sono meno resistenti) e la cornea puo' divenire opaca. Ogni sintomo sospetto deve spingere i genitori dall'oculista per effettuare una visita di controllo. Questo tipo di glaucoma colpisce 1 neonato ogni 10.000.
É una forma molto rara di glaucoma che si manifesta il più spesso entro i primi due anni di età. Prende anche il nome di glaucoma malformativo o idroftalmo. Esistono anche forme fruste.
Questo tipo di glaucoma é dovuto anche ad una malformazione congenita dell'angolo camerulare che rende difficoltoso il deflusso dell'umore acqueo della Camera Anteriore dell'occhio. Ne risulta un aumento della pressione oculare il cui grado dipende dalla gravità della malformazione.
Nell'occhio del bambino, le cui pareti sono ancora deformabili, l'ipertensione oculare determina uno sfiancamento con aumento del volume del bulbo. Il nervo ottico subisce lo stesso tipo di lesione che si ha negli altri glaucomi ed inoltre la cornea tende a perdere la sua trasparenza.
Con l'andare del tempo il risultato, se non interviene l'adatta terapia,é fatalmente la cecità.
Questa malattia può essere tuttavia curata con interventi chirurgici particolari che sono diversi da quelli usati nei glaucomi dell'adulto.
Le probabilità di successo
É essenziale che vengano notati i primi segni della malattia che sono caratteristici: il bimbo é irrequieto, piange facilmente, é fortemente infastidito dalla luce, ha facile lacrimazione e tende a tenere gli occhi chiusi. Nei casi più gravi gli occhi sono più grandi del normale e la cornea é intorbidata.
Una volta sorto il sospetto il bambino deve essere avviato ad un centro specializzato dove attraverso una osservazione, che andrà necessariamente eseguita in narcosi, la diagnosi sarà facilmente confermata od esclusa.
La terapia di questa malattia é esclusivamente chirurgica.
Quando la diagnosi é posta in tempo e la terapia istituita senza ritardi molti di questi occhi possono andare incontro a guarigione.
Glaucoma secondario
Esistono numerose forme di glaucoma che non sono espressione di una malattia primitiva, ma rappresentano piuttosto la conseguenza di altre malattie oculari, di traumi o degli effetti indesiderati di alcuni farmaci.
In molti di questi casi l'angolo della camera anteriore e più in generale le vie di deflusso dell'umore acqueo vengono alterate da malattie infiammatorie, emorragie, tumori, spostamenti del cristallino, proliferazione di tessuti anomali ed altro.
L'evoluzione di questi glaucomi é talvolta di tipo cronico, ma incerti casi assume un andamento più violento, con dolore, arrossamento ed intorbidamento della visione.
La terapia dei glaucomi secondari varia grandemente a seconda delle malattie di base che li determinano. I risultati non sono sempre soddisfacenti.
Una forma particolare di glaucoma secondario che deve essere conosciuta é il glaucoma da cortisonici.
L'uso prolungato di questi farmaci, specialmente per via locale può indurre un glaucoma del tipo cronico con caratteri molto simili a quelli del GPAA (Glaucoma Primario ad Angolo Aperto), ma con andamento più grave. Per questa ragione l'uso di colliri contenenti cortisonici deve essere limitato ai casi di reale necessità e deve essere accompagnato da un accurato controllo oculistico.
in questa condizione l'ostacolo al deflusso e' secondario a certe malattie (fra cui il diabete), all'uso di alcuni farmaci, alle emorragie, ai tumori e a stati infiammatori.
Trattamento
Terapia Medica
La terapia medica del glaucoma ha lo scopo di arrestare o di prevenire l'atrofia del nervo ottico ed il parallelo deterioramento del campo visivo. Al momento attuale ciò può essere ottenuto, anche se non sempre, riducendo il valore della pressione oculare (P.O.) a valori "non dannosi" per l'occhio da trattare. Questi valori variano individualmente e sono condizionati da una serie di parametri che è necessario conoscere prima di iniziare il trattamento. Occorre quindi stabilire per ogni paziente una ben definita strategia individuale, espressione delle sue condizioni cliniche.
PRESSIONE OCULARE
Quando si decide di iniziare il trattamento occorre essere ragionevolmente
convinti che i valori pressori rilevati non sono tollerati dall'occhio in
esame e che quindi devono essere ridotti. L'esecuzione di una curva
pressoria pre-trattamento ci fornirà le indicazioni necessarie per
conoscere il valore pressorio medio, ma soprattutto i momenti della
giornata in cui compaiono pericolosi picchi pressori. I valori pressori
rilevati dovranno essere confrontati con il danno del disco ottico e del
campo visivo; se possibile anche con la presumibile durata dell'ipertono.
Dalla valutazione di tali parametri potrà essere stabilito un valore
pressorio soglia da raggiungere e mantenere durante tutta la giornata
mediante la terapia. E' intuitivo che tale valore-soglia varierà
individualmente e che non sarà corretto ritenere come "normali"
per tutti, valori inferiori ai 21 mmHg. Ricordiamoci che quasi il 30% dei
glaucomi primari ad angolo aperto presenta pressioni oculari
pre-trattamento inferiori ai 21 mmHg. Inoltre è necessario indagare sulla
presenza di altri fattori di rischio (diabete, miopia, vasculopatie, etc.)
che rendono il disco ottico più vulnerabile anche all'azione di valori
pressori ben tollerati da altri soggetti. E' comunque consigliabile
durante l'esecuzione della curva pressoria pre-trattamento, misurare la
pressione arteriosa sistemica (PAS) ad ogni controllo pressorio oculare
per conoscere oltre alla pressione oculare anche la pressione di
perfusione (PAS -P.O.), soprattutto in pazienti affetti da ipertensione
sistemica ed in trattamento con farmaci antiipertensivi. In alcuni casi
particolari di glaucoma a bassa pressione, può risultare utile conoscere
l'andamento della pressione arteriosa sistemica anche durante le ore
notturne specie se il soggetto assume prima del sonno antiipertensivi e/o
sonniferi. Aver raggiunto i valori pressori oculari stabiliti per un dato
soggetto non vuol dire essere certi che la terapia adottata abbia
raggiunto lo scopo: occorre sincerarsi che il conseguimento di tali valori
abbia arrestato l'evoluzione del danno. Per conoscere tutto ciò è
necessario disporre prima dell'inizio della terapia di un accurato esame
del disco ottico e del campo visivo.
DISCO OTTICO
L'esame del disco ottico richiede esperienza ed estrema diligenza in
quanto frequentemente i primi segni di sofferenza glaucomatosa sono
aspecifici e di dubbia interpretazione. L'esaminatore deve scegliere la
metodica che personalmente ritiene più attendibile per osservare e quindi
documentare obiettivamente le condizioni del disco ottico e delle fibre
nervose retiniche che lo costituiscono. Una fotografia del disco, specie
se stereoscopica, risulta comunque indispensabile; essa deve essere
corredata da un sintetico commento e, quando necessario, da un disegno che
sintetizzi le caratteristiche morfologiche che dovranno essere valutate
nei successivi controlli. Non tutti possono disporre di sofisticate e
dispendiose apparecchiature che forniscono i molti parametri che
caratterizzano un disco ottico e le fibre nervose retiniche. Non è il
caso di ricordare l'utilità e l'importanza di tali strumentazioni.
Indubbiamente di fronte ad un "iperteso oculare" (P.O. > 21
mmHg) senza apparente danno papillare, un approfondito esame fotografico
delle fibre nervose retiniche è quanto mai auspicabile.
CAMPO VISIVO
Un esame perimetrico computerizzato di soglia, ripetuto due o tre volte
rappresenta quasi sempre un documento prezioso ed attendibile per
evidenziare e quantificare l'entità del danno glaucomatoso e per poterlo
seguire nel tempo. Esistono poi casi in cui le condizioni del disco ottico
sono tali da farci supporre anche la presenza di un danno funzionale, ma
il campo visivo sembra non riprodurre tale sofferenza. In tali circostanze
dovremo approfondire la nostra ricerca ricorrendo ad altre indagini più
selettive (high-pass resolution perimetry, blue-yellow perimetry,
sensibilità al contrasto, esami elettrofunzionali) che avranno come scopo
non tanto quello di evidenziare il danno quanto quello di quantificarlo
per poterne seguire l'evoluzione in corso di trattamento.
TRATTAMENTO FARMACOLOGICO
Attualmente disponiamo di numerosi farmaci ipotensivi oculari per cui la
scelta dovrà cadere su quella sostanza che più si addice al caso in
esame. Occorre iniziare il trattamento con il farmaco che consenta di
raggiungere e mantenere il valore pressorio soglia e che nel contempo
risulti ben tollerato dal paziente (età, lavoro del paziente, altre
patologie oculari o sistemiche, numero di somministrazioni necessarie).
I beta-bloccanti rappresentano da molti anni i farmaci di prima scelta nel
trattamento di varie forme di glaucoma, in quanto efficaci e ben
tollerati. Attualmente disponiamo anche di un inibitore topico dell'anidrasi
carbonica (Dorzolamide) e di un Prostaglandina-derivato (Latanoprost) che
per l'indubbia azione ipotensiva e per la buona tollerabilità, possono
essere considerati come farmaci di prima scelta specie quando i
beta-bloccanti trovano controindicazioni di carattere generale (
bradicardia, ipotensione arteriosa, broncospasmo, etc.). Il trattamento
deve iniziare con uno solo di questi farmaci e con il dosaggio più basso
(beta-bloccanti). Una curva pressoria eseguita a distanza di alcuni giorni
dall'inizio del trattamento ci fornirà i primi risultati. Se il primo
farmaco adottato non "normalizza" la P.O. per l'intera giornata,
dovrà essere introdotto un altro farmaco tra quelli riportati, essendo la
loro azione molto spesso additiva.
Altre sostanze ad azione adrenergica (Dipivefrina, Apraclonidina,
Brimonidina), se ben tollerate dal paziente possono essere usate per
integrare la terapia già in uso anche se occorre conoscere bene l'effetto
di un'azione combinata di questi farmaci con i beta-bloccanti (midriasi da
beta-bloccante più Dipivefrina).
Farmaci molto efficaci, ma poco tollerati dal paziente, specie se giovane,
miope o affetto da cataratta incipiente sono i colinomimetici (miotici).
La loro somministrazione è tuttavia opportuna quando altri farmaci non
sono sufficientemente efficaci e necessaria quando è presente o temibile
una chiusura d'angolo (blocco pupillare, iride a plateau).
Quando si somministra un farmaco ad azione limitata nel tempo (4-6 ore) è
indispensabile instillarlo secondo quanto suggerito dalla curva pressoria
individuale cioè prima che si verifichino eventuali crisi ipertensive nel
corso della giornata.
|
|
Esistono numerosi medicamenti, in forma di collirio, che instillati negli occhi sono in grado di ridurre sensibilmente la pressione oculare. In caso di necessità essi possono anche essere associati in terapie che comprendono due o tre principi attivi somministrati contemporaneamente.
Esistono anche farmaci da assumere per via generale che sono capaci di abbassare efficacemente la pressione oculare.
I vantaggi della terapia farmacologica consistono nella sua relativa innocuità che si associa ad una efficacia spesso soddisfacente.
Gli svantaggi sono legati principalmente alla scomodità di istillazioni multiple giornaliere, agli eventuali effetti collaterali fastidiosi ed al suo costo.
La terapia medica espone anche al pericolo che alcuni pazienti meno diligenti non la eseguano correttamente o la trascurino per alcuni periodi esponendosi così a pericolosi periodi di ipertensione oculare.
Concetti attuali sulla terapia medica combinata del glaucoma
La dinamica dell'umore acqueo e la pressione intraoculare dell'occhio glaucomatoso può essere affrontata in quattro modi:
La molteplicità dell'innervazione autonoma della
dinamica dell'umore acqueo presenta diversi meccanismi farmacologici per
influenzare la pressione intraoculare. I farmaci antiglaucomatosi, sotto
questo profilo, offrono, almeno teoricamente, molte potenziali
associazioni di terapia farmacologica. Tuttavia, non tutte le associazioni
farmacologiche sono logiche, realizzabili e tollerabili. Alla luce delle
attuali possibilità chirurgiche, il concetto di massima terapia medica
deve essere ridefinito o va sostituito da una chirurgia del glaucoma più
precoce. Senza dubbio, nel caso che la monoterapia medica sia
insufficiente per controllare la PIO, la terapia medica combinata può
portare ad un progresso nella riduzione della PIO. Nondimeno, aggiungere
un altro farmaco al primo non dà un'additività completa, come ci si
attenderebbe considerando la risposta farmacologica separata di ciascuna
sostanza.
L'additività dipende in primo luogo dal fatto che le sostanze combinate
utilizzate riducano la pressione con meccanismi diversi d'azione. Una
prova unilaterale del farmaco spesso è utile sotto questo rispetto,
comparando la monoterapia rispetto alla terapia combinata con un
esperimento clinico intraindividuale.
Quale riduzione della PIO ci si può attendere dalla
terapia medica?
E' corretto presumere una diminuzione della PIO rispetto alla linea di
base con:
Qualora siano prese in considerazione "associazioni farmacologiche fisse", quali sono i vantaggi?
Quest'opzione deve essere comparata con le associazioni farmacologiche ottenute somministrando preparazioni separate, che offrono anche alcuni vantaggi:
Quali preferenze devono essere prese in considerazione, nel caso che principi attivi diversi siano associati in una singola preparazione farmaceutica?
Si possono avere gli stessi risultati sulla dinamica dell'acqueo, anche se dovuti ad un meccanismo di azione diverso:
Additività comprovate:
Additività dubbia:
Additività sinergica (tuttavia è una formulazione antiquata):
Antagonismo probabile:
Quale tipo di principio attivo dovrebbe essere evitato nelle associazioni in presenza delle seguenti condizioni?
Una terapia del glaucoma a lungo termine dovrebbe essere presa in considerazione con prudenza se si usano:
La terapia del glaucoma cronico con un angolo della camera anteriore stretto mediante associazione di farmaci deve:
C'è ancora posto per la tradizionale "massima terapia medica"? Le implicazioni sfavorevoli della massima terapia medica sulla prognosi di una chirurgia filtrante rappresentano delle buone ragioni per la revisione di questo concetto.
Ricordare i seguenti aspetti del problema, prima di instaurare una
"massima terapia medica":
Buoni motivi per limitare la massima terapia medica sono:
Associare due farmaci appare convincente; tuttavia, una chirurgia anticipata dovrebbe essere preferita ai vecchi concetti di massima terapia medica, includendo fino a quattro farmaci diversi.
Terapia parachirurgica
La disponibilità dei moderni laser oftalmici permette oggi di eseguire degli interventi non cruenti dotati di discreta efficacia nel controllo dei glaucomi.
Il laser YAG al neodimio viene usato per praticare iridotomie, indicate nelle forme da chiusura d'angolo.
Il laser ad Argon ed altri laser termici vengono invece impiegati soprattutto per praticare la Trabeculoplastica, indicata nelle forme ad Angolo Aperto e la gonioplastica di uso più raro.
In alcuni casi puo' essere attuata una terapia con il laser che non prevede l'impiego di incisioni. In altri casi e' indispensabile effettuare un'incisione nell'occhio per creare un nuovo canale di scarico.
Nei casi che rispondono male alla terapia medica e nei casi in cui essa non sia praticabile, si può ricorrere alla
Terapia chirurgica
Attualmente la operazione più usata é la trabeculoctomia che consiste essenzialmente nel praticare un tunnel intrasclerale il quale permette all'umore acqueo di filtrare al di sotto della congiuntiva. Questa operazione, nelle sue varianti, é efficace nell'80% dei casi, ma espone ad alcune complicazioni di cui la più frequente é la formazione di una cataratta.
In caso di fallimento della trabeculectomia si ricorre ad altri interventi i cui risultati sono meno brillanti. Quando coesistono un glaucoma ed una cataratta é possibile ricorrere ad interventi che risolvono entrambi i problemi.
Le complicanze di tali interventi sono rare ma e' possibile che si
verifichino infezioni oculari o cataratta. Nella maggioranza dei casi gli
interventi descritti riescono ad impedire l'evoluzione della malattia
verso la cecità.
La perdita della vista e' prevenibile
Ogni persona di eta' superiore a 40 anni e i soggetti piu' giovani
appartenenti a famiglie a rischio dovrebbero effettuare un controllo
completo dall'oculista ogni 2 anni in modo da scoprire l'eventuale
presenza di glaucoma. L'oculista dovra' essere consultato immediatamente
allorche' siano presenti alcuni dei sintomi descritti. Quando viene fatta
una diagnosi precoce la pressione oculare puo' essere posta sotto
controllo ed i danni conseguenti al glaucoma possono essere prevenuti.
Come informare un paziente che ha il glaucoma?
Il Glaucoma è una malattia grave ma spesso asintomatica e può portare alla cecità. Pertanto, è essenziale che il paziente sia ben conscio di tutti gli effetti della malattia e delle diverse terapie disponibili. Di seguito verranno chiariti i punti più importanti che devono essere spiegati al paziente al momento della diagnosi e suggerite le linee guida su come fornire queste informazioni individualmente.
|
Il glaucoma è un'alterazione che potenzialmente può
rendere ciechi. Colpisce il 2% della popolazione, ed è causa del 15% di
cecità nel Regno Unito. Per converso, rimane asintomatico sino a quando
arriva allo stadio terminale, con perdita massiva del campo visivo
periferico. Una volta posta la diagnosi, il paziente è destinato a
rimanere in terapia e sotto controllo per tutta la vita. Molti pazienti
non riescono a capire perché sia necessario un controllo terapeutico
strettissimo e sottoporsi a visite periodiche in centri specializzati,
dato che si sentono in piena salute. Questo articolo tratta i punti
essenziali che vanno discussi col paziente, una volta posta la diagnosi di
glaucoma.
Il Paziente
È fondamentale capire cosa si aspetta il paziente. Molti pazienti si
sentono imbarazzati davanti al medico e possono non capire le spiegazioni
che vengono loro date, ma non fanno domande perché non vogliono sembrare
stupidi. Tendono a dimenticare le informazioni ricevute e tanto più viene
loro detto, tanto meno ricordano.
Il medico
La qualità del rapporto medico-paziente è stata individuata come fattore
essenziale per l'informazione e la compliance del paziente. Alcuni studi
hanno evidenziato un legame tra la soddisfazione del paziente nei
confronti del rapporto col medico e la successiva compliance al
trattamento. Ovviamente, il medico che pone la diagnosi ha grande
familiarità con la malattia, nella fattispecie il glaucoma, in quanto ha
a che fare continuamente con questo problema. Avendo una conoscenza
strutturata del glaucoma, il medico spesso può essere troppo omissivo e
lacunoso nella sua spiegazione e usare un gergo specialistico, che è
completamente desueto per il paziente.
Il colloquio
Per favorire l'intesa con il paziente, è opportuno usare parole semplici
e frasi concise, lasciandogli ampio spazio per fare domande; aiutarsi con
degli schemi può essere molto utile. Poiché è verosimile che il
paziente si dimentichi gran parte di quanto gli viene detto, va data la
priorità ai punti più importanti. La ripetizione è una importante,
spesso essenziale, componente del colloquio. Concedere tempo e avere un
atteggiamento amichevole può aiutare il paziente a rilassarsi e ad
acquisire più informazioni. Idealmente, al termine del colloquio il
paziente dovrebbe andarsene avendo piena coscienza di cosa implica avere
un glaucoma, ma anche con un atteggiamento positivo di autocontrollo nei
riguardi della sua malattia.
Avendo ben presente quanto sopra detto, quali sono le domande più
frequenti che vengono fatte?
Cos'è il glaucoma?
Allo scopo di far capire bene al paziente quali sono le conseguenze di un
glaucoma, innanzitutto è necessario che egli comprenda che cosa non va.
Ciò comporta una spiegazione con parole semplici della fisiopatologia del
glaucoma, cioè che l'aumentata pressione oculare porterà ad una lesione
del nervo ottico e conseguente riduzione della visione. In questa fase,
usare una terminologia clinica complicata genera soltanto confusione nel
paziente, mentre qualche semplice schema può essere di grande aiuto. Sono
anche utili degli opuscoli che spieghino la situazione, in quanto il
paziente può rileggerli con comodo a casa sua.
Diventerò cieco?
Questa è la paura più grande del paziente. Davanti ad un paziente
asintomatico, con un campo visivo praticamente normale, è l'occasione
ideale per sottolineare che, senza terapia, il glaucoma è una malattia
che può portare alla cecità e per richiamare l'attenzione sulla necessità
e sull'utilità che la terapia prescritta sia eseguita scrupolosamente.
Per i pazienti con malattia già in stadio avanzato, la prognosi per il
futuro deve essere posta in modo realistico ma anche positivo e
confortante.
Quali sono le possibilità terapeutiche disponibili?
Il discorso dovrebbe elencare molto brevemente le possibilità mediche,
laser e chirurgiche di trattamento del glaucoma. Troppi particolari danno
il solo risultato di confondere il paziente, anche se è necessario
lasciargli ogni opportunità, se lo desidera, di discutere ciascuna
opzione. È opportuno scendere in maggiori particolari per la soluzione
che, in quella fase, s'intende adottare.
Quali sono gli effetti collaterali?
Questa domanda è la logica conseguenza della precedente, ed è necessario
spiegare al paziente pro e contro di ciascun tipo di terapia e quali sono
i più comuni effetti collaterali associati all'uso della terapia scelta,
in modo da ottenere il massimo della compliance sul lungo termine.
Con che frequenza è necessario farsi controllare?
È indispensabile che il paziente capisca che il glaucoma richiede
controlli per tutta la vita e che la loro frequenza dipende da come la
malattia risponde alla terapia. Poiché spesso il glaucoma è asintomatico,
deve essere ben chiarito che il non sottoporsi ai controlli previsti può
comportare una progressione della malattia e conseguente perdita di
funzione visiva, senza che il paziente se ne renda conto, se non quando è
troppo tardi.
Posso continuare a guidare?
La risposta a questa domanda può cambiare a seconda del paese. Nel Regno
Unito l'oftalmologo ha l'obbligo legale di comunicare al paziente che egli
deve informare le autorità preposte al rilascio della patente che egli è
affetto da glaucoma. A questo punto sta all'autorità chiedere un esame
del campo visivo e determinare se il paziente ha ancora i requisiti
previsti dalla legge per guidare. Tuttavia, in funzione del segreto
professionale, l'oculista non ha l'obbligo di informare le autorità
qualora il paziente continui a guidare pur non avendo i requisiti minimi
richiesti, a meno che il medico non ritenga che il comportamento del
paziente ponga altre persone a rischio grave.
Qual è il rischio per la mia famiglia?
Un'anamnesi familiare positiva, se è affetto uno dei genitori, raddoppia
il rischio relativo, se è affetto un fratello lo quadruplica. Pertanto,
il paziente deve essere avvisato che è opportuno che tutti i suoi
consanguinei di primo grado dall'età di 40 anni facciano controllare una
volta all'anno la pressione oculare. Nel Regno Unito l'importanza di
questo fattore di rischio è stata riconosciuta, mantenendo la gratuità
degli esami funzionali per le persone che hanno un'anamnesi familiare
positiva.
Supporti per il colloquio
Le informazioni importanti possono essere consolidate usando stampati, che
il paziente può leggersi a casa. Una "infermiera del glaucoma",
addestrata a discutere della malattia e con la quale spesso i pazienti si
sentono più a loro agio, può discutere la situazione col paziente in
modo meno formale. Ciò può essere fatto sia nella stessa visita, o
meglio, durante quella successiva di controllo, verificando che il
paziente sappia come usare correttamente la sua terapia e segua
scrupolosamente il trattamento prescritto. Inoltre si può porre il
paziente in contatto con gruppi di sostegno, quali, nel Regno Unito,
l'Associazione Internazionale del Glaucoma.