Si tratta di una serie di disturbi del ritmo cardiaco in cui si
realizza una tendenza alla bradicardia a causa di un alterato
automatismo o di una turba conduttiva dell'impulso elettrico.
Bradicardia Sinusale ed Arresto Sinusale
Si tratta di due condizioni caratterizzate da un carente attività
segnapassi del nodo del seno.
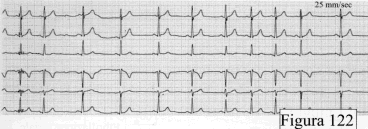
La bradicardia sinusale (frequenza sinusale inferiore a 50/min')
può essere dovuta ad un deficit dell'automatismo sinusale
intrinseco o associarsi a condizioni parafisiologiche di intenso
ipertono vagale ad esempio la bradicardia sinusale che fasicamente
si presenta con gli atti respiratori negli atleti molto allenati
(Figura 122)
La condizione di arresto sinusale si realizza o per una compromissione dell'automatismo sinusale
(figura 50)
o per una blocco della conduzione della giunzione seno-atriale. In questa ultima eventualità la durata della pausa asistolica è pari ad un multiplo del ciclo sinusale di base potendosi configurare sia un blocco seno atriale di secondo grado tipo Mobitz (Figura 123A) che avanzato (Figura 123B).
Una aritmia ipocinetica sinusale generalmente si accompagna a
ritmi di scappamento atriale, idiogiunzionale o idioventricolare.
Le aritmie ipocinetiche sinusale, nelle loro varie entità
vanno spesso inquadrate nella così detta malattia del nodo
del seno in cui accanto alla componente ipocinetica si associano
le aritmie ipercinetiche atriali tra cui la più frequente
è la fibrillazione atriale
(Figura 124)
In alcuni casi la terapia
antiaritmica che si instaura per prevenire i parossismi di fibrillazione
atriale aggrava ulteriormente l' aritmia ipocinetica così
che l'impianto di un pace maker atriale risulta essere una auspicabile
opzione terapeutica.
Turbe della conduzione Atrio Ventricolare
Si intende per turba della conduzione atrio ventricolare una compromissione
della trasmissione dell'impulso elettrico tra atri e ventricoli.
Sebbene la classificazione delle turbe della conduzione atrio
ventricolare venga generalmente effettuata in base a stretti criteri
di complessità elettrocardiografica, una interpretazione
razionale del tracciato elettrocardiografico deve essere finalizzata
alla acquisizione di elementi fìsiopatoligici che, cercando
di localizzare la sede del blocco e quantizzando la reale compromissione
funzionale, inquadrino un blocco atrio ventricolari da un punto
di vista clinico e conscguentemente terapeutico; per poter effettuare
fino in fondo questo processo, la stretta analisi elettrocardiografica
non può prescindere dalla valutazione della cardiopatia
di base e soprattutto dei sintomi del paziente. Adottando un tale
metodo di lavoro è possibile inquadrare adeguatamente quasi
tutte le turbe conduttive in maniera incruenta, dovendo solo eccezionalmente
ricorrere alla valutazione elettrofìsiologica invasiva
del sistema di eccitoconduzione mediante l'introduzione di elettrodi
endocavitari.
Alcuni test incruenti e di facile esecuzione possono essere fondamentali
nel processo di inquadramento razionale dei blocchi atrio ventricolari
e nella identificazione della sede del blocco atrio ventricolare;
tra di essi vanno ricordati il test ergometrico ed il massaggio
del seno carotideo.
Test ergometrico
L'ipertono simpatico che si realizza in corso di attività
fìsica tende ad aumentare la frequenza sinusale ed a migliorare
le capacità conduttive del nodo atrio ventricolare; viceversa
la conduzione al disotto del nodo atrio ventricolare non viene
direttamente inflenzata dall'ipertono simpatico, anche se 1' incremento
della frequenza sinusale può costituire un momento di stress
per valutare le riserve conduttive della conduzione del sistema
di His Purkinje.
Massaggio del seno carotideo
II massaggio del seno carotideo aumenta l'attività vagale
sia a livello del nodo del seno, dove determina bradicardia sinusale,
che a livello del nodo atrio ventricolare, dove deprime le capacità
conduttive intrinse-che al nodo atrio ventricolare medesimo.
Risulta pertanto chiaro come dalla combinazione dei risultati
ottenibili dalle due procedure non cruente sia possibile ottenere
importanti informazioni sui meccanismi fisiopatologie! delle aritmie
ipocinetiche.
Secondo la classificazione comunemente accettata si distinguono
tre gradi di blocco della conduzione atrio ventricolare, il primo
comprendente solo un ritardo conduttivo, il secondo un blocco
episodico della conduzione, il terzo una interruzione completa
della conduzione atrio ventricolare.
Blocco Atrio Ventricolare di Primo Grado
Da un punto di vista strettamente terminologico più che
di un blocco della conduzione tra atri e ventricoli si tratta
di un ritardo della conduzione in'quanto tutti gli impulsi atriali
vengono condotti ai ventricoli ma con un tempo di conduzione prolungato.
Elettrocardiografìcamente si caratterizza per un intervallo
PQ superiore a 200 millisecondi
(Figura 125)
Blocco Atrio Ventricolare
di Secondo Grado.
Si caratterizza per la presenza di una o più onde P che
non vengono condotte ai ventricoli. Da un punto di vista prognostico
è fondamentale stabilire se un blocco atrio ventricolare
di secondo grado abbia la sede del blocco a livello del nodo atrio
ventricolare o al disotto di esso; è noto infatti come
nel nodo atrio ventricolare siano presenti delle strutture dotate
di elevate riserve conduttive e quindi a lenta evoluzione verso
il blocco totale, viceversa in presenza di un blocco atrio ventricolare
di secondo grado localizzabile a livello del sistema di His-Purkinje
le turbe conduttive possono improvvisamente evolvere verso il
blocco atrio ventricolare di terzo grado.
In base a criteri elettrocardiografici si distinguono quattro
forme di blocco atrio ventricolare di secondo grado:
1) Tipo 1 o Wenckebach
E' caratterizzato dal così detto fenomeno di Wenckebach
, cioè da un progressivo allungamento dell'intervallo PQ
che termina in una onda P non condotta ai ventricoli
(Figura 126).
L'onda P successiva a
quella bloccata tipicamente presenta un intervallo PQ che è
più corto dell'ultimo condotto. L' analisi dell'andamento
del PQ immediatamente successivo al blocco è fondamentale
per la diagnosi di quei casi in cui l'allungamento del PQ avviene
con minimo incremento e nell'arco di molti cicli cardiaci. Solitamente
la sede di tale tipo di blocco è a livello nodale e generalmente,
in assenza di sintomi riferibili a bradiaritmia, la prognosi è
buona. Conferma tale sede del blocco la sua completa scomparsa
con lo sforzo fisico e l'accentuazione con le manovre vagali.
2) Tipo 2 o Mobitz
Si caratterizza per la presenza di una onda P che isolatamente
non viene condotta ai ventricoli. Per definizione non deve riscontrarsi
alcuna variazione dell'intervallo PQ sia prima che dopo il blocco
(Figura 127)
Un blocco di secondo grado
tipo Mobitz si riscontra solitamente per una turba della conduzione
a livello delle strutture al disotto del nodo atrio ventricolare
(fascio di His e branche). Il test ergometrico non risulta in
grado di revocare tale tipo di blocco, anzi l'aumento della frequenza
sinusale può slatentizzare blocchi di grado maggiore.
3) Tipo 2 :1 fìsso
E' caratterizzato dalla continua presenza di onde P che alternativamente vengono condotte e bloccate. Essendo condotte ai ventricoli solo la metà delle onde P la frequenza ventricolare sarà esattamente dimezzata rispetto a quella atriale
(Figura 128)
Da un punto di vista strettamente
elettrofisiologico il blocco atrio ventricolare 2:1 fìsso
può realizzarsi sia per una turba della conduzione localizzata
a livello del nodo atrio ventricolare che del sistema di His-Purkinje.
Date le importanti ripercussioni cllniche dipendenti dalla diversa
sede del blocco, risulta partico-larmente importante differenziare
le due sedi del blocco.
In caso di blocco 2:1 fìsso a livello nodale il test ergometrico
tenderà a normalizzare la conduzione atrio ventricolare,
mentre il massaggio del seno carotideo lo accentua o lo evoca
se il blocco non è evidente in condizioni basali.
In caso di blocco 2:1 fìsso la cui sede è al disotto
del nodo atrio ventricolare il test ergometrico non solo non è
in grado di revocare il blocco, ma anzi sarà in grado di
farlo evolvere in un blocco di grado superiore (avanzato o totale)
a causa dell'incapacità delle strutture del sistema di
His Purkinje a depolarizzarsi regolarmente alle alte frequenze.
4) Tipo avanzato
Da un punto di vista elettrocardiografico il blocco atrio ventricolare
di secondo grado di tipo avanzato si caratterizza per la presenza
di due o più onde P consecutive non condotte ai ventricoli
(Figura 129)
Di solito tale tipo di
blocco si caratterizza per una sede distale rispetto al nodo atrio
ventricolare ed ha la tendenza ad evolvere verso il blocco atrio
ventricolare di terzo grado.
Blocco Atrio Ventricolare di Terzo Grado
Un blocco atrio ventricolare viene definito di terzo grado o totale
quando nessuna onda P riesce ad arrivare ai ventricoli
(Figura 130) L'attività ventricolare viene generalmente mantenuta da un segnapassi di scappamento distale rispetto al blocco, Idio Giunzionale (Figura 130A) se di morfologia normale o Idio ventricolare (Figura 130B); se a morfologia larga ed a frequenza inferiore al precedente. Nel caso in cui non si abbia la presenza di alcuno scappamento osserveremo una completa asistolia ventricolare. L'inquadramento clinico dipende innanzitutto dalla frequenza dello scappamento: in caso di uno scappamento idiogiunzionale la sua frequenza (solitamente 45-60 battiti al minuto) potrà essere valida ed il blocco potrà passare anche completamente asintomatico, mentre in caso di scappamento idioventricolare la frequenza sarà così bassa (solitamente 25-40 battiti al minuto) da rendersi responsabile di sintomi riferibili ad aritmia ipocinetica (vertigini e sincopi).
 |
Elettrocardiologia alle "soglie" del 2000 |
 |